শুরুর কথা
১৯৮১ সালে ৩৪তম ওয়ার্ল্ড হেলথ অ্যসেম্বলি-র অধিবেশন বসেছিল জেনেভা শহরে – ৪-২২ মে। বিশ্ব স্বাস্থ্যসংস্থার সদস্য সমস্ত দেশ অংশ করেছে। সেখানে ভারতের প্রতিনিধিত্ব করছিলেন তৎকালীন প্রধানমন্ত্রী ইন্দিরা গান্ধী। তাঁর ভাষণে বিশ্ববাসীর সামনে বললেন – আমাদের অত্যুন্নত আধুনিক হাসপাতালের প্রয়োজন রয়েছে। কিন্তু ঊচ্চমূল্যের আরও বেশি টেকনোলজি নির্ভর মেডিসিনের প্রলোভন সামলাতে হবে … প্রাথমিক স্বাস্থ্য সুরক্ষা, দূরত্ব এবং অর্থ উভয় দিক থেকেই, সমস্ত মানুষের নাগালের মধ্যে থাকতে হবে … আমরা চাইব, ভারতে মানুষের দরজায় স্বাস্থ্য পৌঁছক, কেন্দ্রীভূত বৃহৎ হাসপাতাল-মুখী হবার পরিবর্তে। স্বাস্থ্যসেবা শুরু হবে যেখানে মানুষ আছে সেখান থেকে এবং যেখানে সমস্যার শুরু সেখান থেকে।” বললেন – “স্বাস্থ্য ক্রয় করার যোগ্য কোন পণ্য নয়, কিংবা অর্থের মূল্যে কোন পরিষেবা নয়। এটা হল জানার, জীবনযাপনের, অংশগ্রহণের এবং মানুষ হয়ে ওঠার একটি প্রক্রিয়া।” খুবই মূল্যবান কিছু মতামত দিলেন স্বাস্থ্য, প্রাথমিক স্বাস্থ্যব্যবস্থা, ইত্যাদি নিয়ে। বিশেষ করে যখন বলেন স্বাস্থ্য কোন পণ্যও বা কোন পরিষেবা নয়, “it is a process of knowing, living, participating and being”। আজ প্রায় ৪৫ বছর পরে একবার খোঁজ নিতে হবে স্বাস্থ্যের সরণিতে কোথায় দাঁড়িয়ে আছি আমরা।
২১ মার্চ, ২০২৩-এ WHO (হু)-র তরফে একটি প্রতিবেদন প্রকাশ করা হয়েছিল “Commercial determinants of health” শিরোনামে (https://www.who.int/news-room/fact-sheets/detail/commercial-determinants-of-health)। এ প্রতিবেদনে স্পষ্টভাবে বলা হল – “(১) Commercial determinants of health are the private sector activities that affect people’s health, directly or indirectly, positively or negatively. (২) The private sector influences the social, physical and cultural environments through business actions and societal engagements; for example, supply chains, labour conditions, product design and packaging, research funding, lobbying, preference shaping and others.”
দীর্ঘদিন ধরেই হু যে দৈতাকৃতি, বহুজাতিক কর্পোরেটদের চাপে নিজের স্বাস্থ্যনীতি – ১৯৭৮ থেকে অনুসৃত – ক্রমাগত বদলাতে বাধ্য হচ্ছে, এ সত্য খানিকটা লঘুস্বরে, প্রকারান্তরে মেনে নেওয়া হল হু-র তরফে এ প্রতিবেদনে। ২০১৫ সালে থার্ড ওয়ার্ল্ড নেটওয়ার্ক-এর তরফে একটি বিশেষ সংখ্যাই প্রকাশিত হয়েছিল Resurgence – World Health Organization Corporation?: Resisting Corporate Influence in WHO শিরোনামে (https://www.twn.my/title2/resurgence/2015/298-299.htm)। এ সংখ্যার সম্পাদকীয়তে বলা হয় – “হু-কে ২০১৩ সালে বিল অ্যান্ড মেলিন্ডা গেটস ফাউন্ডেশন ৩০১ মিলিয়ন ডলার অর্থসাহায্য করেছে, যার পরিমাণ আমেরিকার সম্মিলিত ২৯০ মিলিয়ন ডলার অর্থসাহায্যের চেয়ে বেশি।” আরেকটি প্রবন্ধে (David Lege, “WHO shackled: Donor control of the World Health Organisation”) বলা হয় – “Since the 1990s, concern has grown that the integrity and independence of the World Health Organisation (WHO) may be compromised as a result of corporate influence. When in May, the World Health Assembly – the supreme decision-making body of WHO – met in Geneva, much of the debate centred on the funding of WHO and the rules regarding this UN agency’s relationship with the private sector … The outcomes of these tensions will determine the prospects not just for global health but for the democratic vision and for an equitable and sustainable future.”
(উপরের ভেন ডায়াগ্রামে মনসান্টোর মতো বহুজাতিক কোম্পানি কিভাবে আমেরিকার নীতিনির্ধারণে প্রভাব বিস্তার করে তার একটি উদাহরণ বোঝা যাবে)
স্বাস্থ্যের অভ্যন্তরে
কয়েকটি মূল বিষয় আমাদের প্রথম থেকেই নজরে থাকলে ভালো –
(১) যেমন ১৯৮১ সালে ভারতের তরফে বলা হয়েছিল “Health is neither a commodity to be purchased nor a service to be given” অর্থাৎ আমাদের স্বাস্থ্যের প্রয়োজন, অতি মূল্যবান স্বাস্থ্য পরিষেবার নয় এবং স্বাস্থ্যকে কোন মূল্যেই স্বাস্থ্য পরিষেবার সাথে গুলিয়ে ফেললে চলবে না।
(২) ক্লিনিকাল হেলথ তথা ব্যক্তির স্বাস্থ্য এবং পাবলিক হেলথ তথা জনস্বাস্থ্য এ দুয়ের মাঝে বিস্তর ফারাক – দুটি আলাদা দর্শনের জগৎ। আমরা আমাদের মেডিক্যাল কলেজগুলোতে ৫-৭ বা তার বেশি সময় ধরে যা শিখি তা হল একজন ব্যক্তি রোগীকে সবচেয়ে ভালোভাবে কি করে চিকিৎসা করা যায়। এখানে জনস্বাস্থ্য বা জনতার স্বাস্থ্য একেবারেই অনুপস্থিত। ফলে পাস করে বেরনো চিকিৎসক সমাজের মানসিক অবস্থানে এবং সামাজিক দর্শনে রয়ে যায় ক্লিনিকাল হেলথের দুর্মর ছাপ। পাবলিক হেলথ এখানে দুয়োরাণী। একটা উদাহরণ হচ্ছে, এ মুহূর্তে ভারতে ৩০,০০,০০০-এর বেশি মানুষ মারাত্মক এবং মারণান্তক সিলিকোসিস রোগে ভুগছে। এ রোগ আমাদের প্রায় পড়ানো হয়না বললেই চলে। এ রোগ দরিদ্র হবার রোগ, দারিদ্র্যের অভিশাপের রোগ – পেটের দায়ে কৃষিতে সংকুলান না হবার খাদানে, বিভিন্ন ক্রাশার নিয়ে কাজ করার রোগ।
ক্লিনিকাল হেলথের শিক্ষা আমাদের কাছে এ রোগকে invisible, indiscernible করে রেখেছে। একে visibility এবং discernibility-র স্তরে তুলে আনার প্রচেষ্টা কি আমরা চালাবো? এরকম আরও অনেক রোগের কথা বলা যায়। প্রসঙ্গত, আমেরিকায় অ্যাসেবেস্টোসিস রোগে (সিলিকোসিস ধরনের একটি রোগ) বছরে প্রায় ৪০,০০০ মানুষ মারা যায়। এ নিয়ে নিউ ইংল্যান্ড জার্নালের (NEJM) মতো পত্রিকায় ১৫ আগস্ট, ২০১৯, সংখ্যায় বিশেষ প্রবন্ধ প্রকাশিত হল “A Most Reckless Proposal – A Plan to Continue Asbestos Use in the United States”। আমরা কবে পারবো এরকম এক পদক্ষেপ নিতে?
(৩) প্রাথমিক স্বাস্থ্যকেন্দ্রের বিকল্প কোন Health and Wellness Centre (HWC) হতে পারেনা। জনস্বাস্থ্যের আতুর ঘর হল প্রাথমিক স্বাস্থ্যকেন্দ্র। এখানে সাপে কাটা রোগীর চিকিৎসা হয়, চিকিৎসা মাল্টি-ড্রাগ রেজিস্ট্যান্ট টিবি রোগীর এবং আরও অনেক অবহেলিত রোগের। Do We Care-এর সুপরিচিত বিশেষজ্ঞ লেখিকা সুজাতা রাও বলেন – Money was available to conduct a heart surgery, a cochlear implant, or C-section but not for essential medicines and basic diagnostics, preventive education, rehabilitative care, nursing for the elderly, school health and adolescent care, or for addressing the direct causal factors of communicable and non-communicable diseases, or treatment of injuries, fevers, snake bites – conditions that were critically important for the poor.” (pp. 24-25) HWC এখানে নিরুত্তর। আমরা HWC চাইনা, চাই উপযুক্ত প্রাথমিক স্বাস্থ্যকেন্দ্র, যা ১৯৪৮-এ “ভোর কমিটি”-র রিপোর্টে সুপারিশ করা হয়েছিল এবং সাম্প্রতিক কালে শ্রীনাথ রেড্ডির সুপারিশে যা রয়েছে।
বিশ্ব স্বাস্থ্যসংস্থার প্রাক্তন মহাসচিব (১৯৯৮-২০০৪ সময়কালের) গ্রো হারলেম ব্রান্টল্যান্ড এবং রাষ্ট্র সংঘের প্রাক্তন মহাসচিব বান কি মুন (২০০৭-২০১৬ সময়কালের) ২০১৮ সালে ভারতে আসেন স্বাস্থ্যের অবস্থা পরিদর্শনের জন্য। পরে ল্যান্সেট-এ একটি প্রবন্ধ লেখেন “India’s health reforms: the need for balance” (২৫ সেপ্টেম্বর, ২০১৮, পৃঃ ১-২) শিরোনামে। ব্রান্টল্যান্ডের উপলব্ধি ছিল – “ভারতের নতুন স্বাস্থ্যসংস্কারের যে সব প্রোগ্রাম সেক্ষেত্রে একটি ঝুঁকি রয়েছে যে, এই প্রোগ্রামগুলো যে অর্থ খরচ হবে সেটাকে টার্শিয়ারি কেয়ারমুখী করে তুলতে পারে। এবং প্রাথমিক স্বাস্থ্যের জন্য সরকারের স্বাস্থ্য বাজেটের অন্তত ২/৩ অংশ ব্যয়ের ঘোষিত নীতিকে গুরুত্বহীন করে তুলতে পারে।” ব্রান্টল্যান্ড এক্ষেত্রে আমেরিকার উদাহরণ দিয়েছেন – যেখানে জিডিপির ১৭.২% স্বাস্থ্যখাতে ব্যয় হলেও সার্বজনীন স্বাস্থ্যসুরক্ষা নেই।
(৪) ইউনিভার্সাল হেলথ কভারেজ (UHC) এবং সকলের জন্য স্বাস্থ্য – এই দুটি ধারণার মাঝে ফারাক আছে। UHC-তে ধরে নেওয়া হয় প্রাথমিক স্বাস্থ্যকেন্দ্রগুলো যে পরিষেবা দেবে মানুষকে তার জন্য মানুষ স্বাস্থ্যের জন্য ইন্সিউরেন্স থেকে টাকা পাবে। কিন্তু প্রাথমিক স্বাস্থ্যকেন্দ্রগুলোর ভিত্তিই ছিলো “equitable access to basic health services” এবং এর জন্য ব্যয় বহন করবে রাষ্ট্র, রোগীকে কোন ব্যয় বহন করতে হবেনা। অর্থাৎ, স্বাস্থ্য কি সরকারি বা বেসরকারি ইন্সিউরেন্সের আওতায় আসবে? হাঙ্গরের মতো হাঁ করে রয়েছে বহুজাতিক ইন্সিউরেন্স কোম্পানিগুলো। একবার যদি স্বাস্থ্য সুরক্ষার রাষ্ট্রীয় কবচ সরিয়ে দেওয়া যায় তাহলে সরকারের তরফে ঢাকঢোল পিটিয়ে সরকারি ইন্সিউরেন্সের কথা বলা হলেও শেষ অব্দি তা বেসরকারি ইন্সিউরেন্সের হাতেই চলে যাবে। ল্যান্সেট পত্রিকায় ২৪ আগস্ট, ২০১৯-এ প্রকাশিত একটি প্রবন্ধ জানাচ্ছে – ২০১৮-তে সবচেয়ে বেশি রেভেন্যু দেয় এরকম ১০০টি সংস্থার ৬৯টি কর্পোরেট সংস্থা, ৩১টি সরকারি সংস্থা। (“From primary health care to universal health coverage – one step forward and two steps back”, Lancet, August 24, 2019, pp. 619-621) পূর্বোক্ত প্রবন্ধে দুটি মনোযোগ দেবার মতো পর্যবেক্ষণ আছে – “UHC, unlike PHC, is silent on social determinants of health and community participation.” এবং “the term coverage rather than care either suggests a limited scope of care or is being used to suggest enrolment in an insurance scheme…Insurance-based models of UHC risk being promoted at the expense of funding PHC and other public health programmes.”
(৫) ১৯৭৮-এর আলমা-আটার ঘোষণাপত্রে স্পষ্টত “New International Economic Order (NIEO)”-এর ধারণা উচ্চারিত হয়েছিলো। দেশের সম্পদ বিতরণের ব্যাপারেও সেখানে আলোচনা হয়েছিলো। স্বাভাবিকভাবেই এরকম দৃষ্টিকোণ থেকে মেডিক্যাল সিলেবাসও তৈরি হচ্ছিলো। পরিস্থিতি বদলের সাথে সাথে মেডিক্যাল সিলেবাস এবং শিক্ষার ধরণও বদলে যাবে।
ভারতে ২০২৪-২৫ অর্থবর্ষে স্বাস্থ্যখাতে অন্তর্বর্তী বাজেটে কত ব্যয় হয়েছে, এবং বর্তমান সময়ে ভারতে স্বাস্থ্যের সংক্ষিপ্ত হালহকিকত আলোচিত হয়েছে আমার প্রবন্ধে ডক্টরস ডায়ালগ-এ প্রকাশিত “Indian Health Budget 2024 – Some Stocktaking” প্রবন্ধে (https://thedoctorsdialogue.com/indian-health-budget-2024-some-stocktaking/)।
ভুলে যাবার ঐতিহাসিক অধ্যায়
ভারী কৌতুহলোদ্দীপক একটি কাহিনী বলছেন স্বয়ং একজন যাঁদের হাত ধরে আধুনিক বিশ্বের আন্তর্জাতিক দরবারে প্রথম বিশ্ব স্বাস্থ্যনীতি জন্ম নিয়েছিলো। ১৯৪৫ পর্যন্ত স্বাস্থ্য একটি “ভুলে যাওয়া” তথা “forgotten” বিষয় ছিলো – One interesting example is that health was “forgotten” when the Covenant of the League of Nations was drafted after the first World War. Only at the last moment was world health brought in, producing the Health Section of the League of the Nations, one of the forerunners of the present FAO, as well as WHO. (K. Evang, “Political, national and traditional limitations to health control”, in Health of Mankind [CIBA Foundation Symposium] ed., G. E. W. Wolstenholme and Maeve O’Connor, London, J. & A. Churchill, 1967, pp. 196-211)
ইভাং-এর বয়ানে – কে ভেবেছিলো যে দ্বিতীয় বিশ্বযুদ্ধের পরে যখন রাষ্ট্রপুঞ্জের চার্টার তৈরি হচ্ছে তখন স্বাস্থ্য আবার “forgotten” হয়ে যাবে? ঠিক এটাই ঘটেছিলো যখন ১৯৪৫-এর বসন্তে সান ফ্রান্সিসকোতে “জরুরী ভিত্তিতে” বিশ্ব স্বাস্থ্য-কে আলোচ্য তালিকায় আনা হয়। তিন জন মানুষ সেদিন উদ্যোগ নিয়েছিলেন – ব্রাজিলের তরফে ডাক্তার Paula Souza, চীনের তরফে ডাক্তার Szeming Sze এবং নরওয়ের তরফে ডাক্তার ইভাং স্বয়ং। (পূর্বোক্ত, পৃঃ ২০২-২০৩)
সেসময়ে মাত্র কয়েকটি দেশ ছিলো লীগ অব নেশনস-এ। আমেরিকা কখনো সদস্য-ই হয় নি, ১৯৩৩-এ জার্মানি বেরিয়ে যায়, সাত বছর সদস্য থাকার পরে জাপানও ১৯৩৩-এ বেরিয়ে যায়, ইটালি ১৯৩৭-এ, সোভিয়েট রাশিয়াকে বহিস্কার করে দেওয়া হয় ১৯৩৯-এ। ইভাং আরেকবার বিস্মিত হন – Who would have thought, therefore, that health would again be “forgotten” when the Charter of the United Nations was drafted at the end of the Second World War? ঠিক এ ঘটনাটিই ঘটেছিলো যখন বিশ্ব স্বাস্থ্যের প্রসঙ্গ নিয়ে ১৯৪৫-এর বসন্তে সান ফ্রান্সিসকোতে জরুরী ভিত্তিতে বিশ্ব স্বাস্থ্য-কে আলোচ্য তালিকায় আনা হয়। তিন জন মানুষ সেদিন উদ্যোগ নিয়েছিলেন – ব্রাজিলের তরফে ডাক্তার Paula Souza, চীনের তরফে ডাক্তার Szeming Sze এবং নরওয়ের তরফে ডাক্তার ইভাং স্বয়ং। ফলে এ বয়ানের গুরুত্ব এতো বেশী!
এখানে যেকোন জিজ্ঞাসু পাঠককে ভাবাবে, স্বাস্থ্যের মতো এত গুরুত্বপূর্ণ একটি বিষয়কে আন্তর্জাতিক মঞ্চে বারেবারে ভুলে যাওয়া হচ্ছিলো কেন? সবচেয়ে গ্রহণযোগ্য উত্তর হবে সম্ভবত বাণিজ্য হিসেবে স্বাস্থ্য কতোটা লাভজনক হতে পারে এবং কি পরিমাণ মুনাফা দিতে পারে তা তখনো অব্দি বহুজাতিক কোম্পানী এবং বিশ্বে প্রভুত্বকারী ইউরো-আমেরিকার দেশগুলোর মাথায় আসে নি, বোধ করি ভালোভাবে নজরেও আসে নি।
২০০৫ সালে ফার্মাসিউটিক্যাল কোম্পানীগুলোর পৃথিবীতে বিক্রীর পরিমাণ ছিল ৫০০ বিলিয়ন ডলার, ২০০৭-এ হল ৭১২ বিলিয়ন ডলার। অর্থাৎ দু বছরে বিক্রী বেড়েছে শতকরা ৪০ ভাগেরও বেশী। (সূত্রঃ Adriana Petryana – When Experiments Travel, Princeton University Press, 2009) ২০১৮-তে এর পরিমাণ হবার কথা ৩ ট্রিলিয়ন ডলারের মতো। আরো গুরুত্বপূর্ণ হল এশিয়া এবং আফ্রিকায় ওষুধ ও চিকিৎসা সংক্রান্ত বাজার বৃদ্ধির হার ১৭%, পূর্ব ইউরোপে ১১% এবং লাতিন আমেরিকায় ১০%। অথচ সমগ্র বিশ্বে এ হার মাত্র ৪%। আরেকটা তথ্য হল ২০০৫ সালে প্রযুক্তি-নির্ভর মেডিসিনের চাপে পড়ে ব্রাজিলকে প্রায় ১.৪ বিলিয়ন ডলার ঋণ পরিশোধ করতে হয়েছে।
এরকম একটি লাভজনক বিনিয়োগের চিত্র যতোদিন না স্পষ্ট হয়ে ঊঠেছে, ততদিন অব্দি নিও-লিবারাল অর্থনীতির কান্ডারীরা স্বাস্থ্য-সংক্রান্ত বিনিয়োগ কর্মে সেভাবে হাত লাগায় নি। ১৯৭০-এর দশকের শুরু থেকে স্বাস্থ্যে বিনিয়োগ ও বিপুল মুনাফার ধারণা নির্দিষ্টভাবে দানা বাঁধতে শুরু করে। সাথে সাথে বদলাতে শুরু করে ১৯৪৫ সাল অব্দি আন্তর্জাতিক জগতে “forgotten” বিষয়টির চরিত্র। এক নতুন যাত্রাপথ জন্ম নেয় – ১৯৭৮ সালের আলমা আটা সম্মেলনের “সংহত প্রাথমিক স্বাস্থ্য সেবা”-র (comprehensive primary health care) এবং “২০০০ সালের মধ্যে সকলের জন্য স্বাস্থ্য”-র বোধ থেকে ২০১৫-তে এসে অতিমাত্রায় বিক্রয়যোগ্য “স্বাস্থ্যপরিষেবা”-র পণ্য বাজারের বোধে প্রায় পূর্ণত রূপান্তরিত হয়ে যাওয়া।
অধুনা গবেষকেরা দেখিয়েছেন, আফ্রিকার যে দেশগুলোতে এবোলা (Ebola) এরকম মারনান্তক চেহারা নিল সে দেশগুলোতে IMF এবং ওয়ার্ল্ড ব্যাংক-এর চাপে জনস্বাস্থ্যখাতে ক্রমশ খরচা কমিয়ে প্রযুক্তি নির্ভর (যে প্রযুক্তি যেমন সিটি স্ক্যানার বা MRI কিনতে হয় বহুজাতিক কোম্পানিগুলোর কাছ থেকে) স্বাস্থ্য ব্যবস্থার দিকে ঝুঁকে পড়তে বাধ্য হয়েছে। ফলে এবোলা যখন মহামারির চেহারা নিয়েছে তার সাথে মোকাবিলা করার মতো কোনরকম পরিকাঠামো এ দেশগুলোতে ছিল না।
আমাদের এ আলোচনায় আমরা চারটে বিষয় নিয়ে ভেবে দেখবো – (১) “সকলের জন্য স্বাস্থ্য”-র শ্লোগান কি করে স্বাস্থ্য পরিষেবার মুক্ত বাজারের অর্থনীতির আওতায় চলে এলো; (২) প্রাথমিক স্বাস্থ্য পরিষেবার সংহত ধারণা কিভাবে বেছে-নেওয়া (selective) স্বাস্থ্য পরিষেবার ধারণাতে রূপান্তরিত করা হল, যার ফলে ঝাঁ চকচকে অত্যন্ত দামী (নামীও বটে) পাঁচতারা হাসপাতাল বা নার্সিং হোম “ভালো স্বাস্থ্য”-র সমার্থক হয়ে উঠলো; এবং (৩) ক্লিনিক্যাল হেলথ বা ব্যক্তিগত স্বাস্থ্য ও এর চিকিৎসা এবং পাবলিক হেলথ বা জনস্বাস্থ্যের মধ্যেকার দার্শনিক অবস্থানগত পার্থক্য মুছে গিয়ে দুটোই একাকার হয়ে গেলো, এবং (৪) কিভাবে জনমানসে “ভার্টিকাল হেলথ” অর্থাৎ ব্যক্তিরোগীর রোগ ধরে চিকিৎসা প্রতিস্থাপিত করছে “হরাইজন্টাল হেলথ” অর্থাৎ জনস্বাস্থ্য বলতে যা বোঝায় সে ধারণাকে। একইসাথে আমরা নজরে রাখবো মেডিসিনের জগতে শিক্ষাক্রমের ক্রম-রূপান্তর এই সমগ্র প্রক্রিয়াটিকে ত্বরাণ্বিত করলো এবং এ পরিবর্তনের একটি উপাদান হিসেবেও গুরুত্বপূর্ণ ভূমিকা নিল।
শেষের কথা
PLoS-এ ২০১০ সালের এপ্রিল মাসে প্রকাশিত সম্পাদকীয় “নিউক্লিয়ার ওয়েপনস অ্যান্ড নেগলেক্টেড ডিজিজেসঃ দ্য টেন থাউস্যান্ড-টু-ওয়ান গ্যাপ”-এ বলা হয়েছিল – “১১টি পারমাণবিক শক্তিধর দেশের পারমাণবিক অস্ত্র রক্ষণাবেক্ষণের জন্য যা খরচ হয় তার ১/১০,০০০ ভাগেরও কম খরচে অবহেলিত রোগগুলোকে নির্মূল করা ও বিশ্বের উত্তেজনা কমিয়ে শান্তি রক্ষা করা সম্ভব।”
আজ থেকে প্রায় ৪৫ বছর আগে, ১৯৭৮ সালে অতিবৃহৎ বহুজাতিক কোম্পানি Merck-এর তদানীন্তন প্রধান কর্মকর্তা Henry Gadsden বিখ্যাত Fortune পত্রিকার প্রতিনিধি W. Robertson-কে জানিয়েছিলেন (Fortune, March, 1976) – “I want us to be like Wrigley’s and sell to everyone.” তুলনাটি বড়ো কৌতুকপ্রদ। Wrigley কোম্পানি, আমাদের অনেকেরই জানা, আমেরিকার একটি বিখ্যাত বাবল গাম প্রস্তুতকারক কোম্পানি। Gadsden-এর আক্ষেপ হল যে বাবল গাম-এর মতো ওষুধকেও সবার কাছে বিক্রী করতে পারলেন না!
অতঃ কিম্? এরপরে শুরু হল সুকৌশলী এবং প্রচুর অর্থ বিনিয়োগ করে রোগ বা অসুখ বিক্রী করার নিরন্তর, ধারাবাহিক ও হিংস্র একটি উপাখ্যান লেখার ইতিহাস। সে ইতিহাসের সানুপুঙ্খ বিবরণ ধরা আছে Ray Moynihan এবং Alan Cassels-এর লেখা Selling Sickness: How Drug Companies Are Turning Us All Into Patients (Allen Unwin, 2008) পুস্তকে।
অধুনা একটি অতি জনপ্রিয় চালু বিষয় হল “whole body check-up”। যে বিশাল সংখ্যক রোগী প্রধানত দক্ষিণ ভারতে পাড়ি জমান চিকিৎসার জন্য তাদের জন্য অ্যাপোলো হাসপাতাল বোধহয় প্রথম বাণিজ্যিকভাবে অত্যন্ত লাভজনক এরকম একটি প্যাকেজ চালু করে। রোগীদের চিন্তায়, মননে এবং বোধে ধীরে ধীরে সংক্রামিত হতে থাকে একবার whole body check-up করে ফেলতে পারলে রোগ নিয়ে আর দুর্ভাবনার বিশেষ কিছু থাকে না। একটু নজর করলে বুঝবো মানুষের স্বাভাবিক সুস্থতার মাঝে একটি “পরিহার্য বিপন্নতা” বোধের জন্ম হচ্ছে, মানুষ নির্ভর করতে শুরু করছে আরো বেশী বেশী পরিমানে মেডিসিনের জগতের ওপরে, যাকে আমরা বলছি medicalization of life।
আজ থেকে ২১ বছর আগে নিউ ইয়র্ক টাইমস-এর ২৪শে জুন, ২০০১ সংখ্যায় মার্গারেট ট্যালবট একটি প্রবন্ধ লেখেন – “The Shyness Syndrome”। এ প্রবন্ধে তিনি দেখান ডেভিড বেকহ্যাম, স্পাইস গার্ল বা রিকি উইলিয়ামস-এর মতো সেলিব্রিটিরা ওষুধ কোম্পানির টাকায় মিডিয়ার সামনে কেমন করে নতুন ধরণের social phobia-র শিকার হচ্ছেন বলে জানাচ্ছেন। একটি নতুন anti-depressant ওষুধ তৈরি হচ্ছে social phobia-র জন্য। যে বিশেষ বৈশিষ্ট্য মানুষের ভিন্নতার জন্ম দেয়, সেরকম একটি বৈশিষ্ট্য স্বল্পবাক বা লাজুক চরিত্র যদি medicalized হয়ে যায় তাহলে মানুষের এসমস্ত স্বাভাবিক ও বিশেষ বৈশিষ্ট্যও ওষুধের এবং চিকিৎসার আওতার মধ্যে চলে আসবে। এদের জন্য নতুন ওষুধ তৈরি হবে।
ট্যালবট আশঙ্কা বোধ করেন, এমন কোন দিন হয়তো আসবে যখন পৃথিবীতে মৃদুভাষী, স্বল্পবাক বা স্বভাব ভীরু বলে কিছু থাকবে না – “Maybe in another generation or so, we’ll find ourselves sorely missing the meek and the mild, the stoic and the taciturn among us. Is somebody out there inventing the drug to treat excessive perkiness?”
এমনকি কখনো কখনো আগে ওষুধ তৈরি হয়, পরে লাগসই রোগের নামকরণ হয়। এরকম একটি ওষুধের উদাহরণ হচ্ছে praxil (paroxetin)। গার্ডিয়ান পত্রিকায় (৩০ জুলাই, ২০০২) প্রকাশিত এই রিপোর্টিংয়ে (“First, you market the disease… then you push the pills to treat it”) বলা হয়েছিল – “The modus operandi of GlaxoSmithKline – marketing a disease rather than selling a drug – is typical of the post-Prozac era … The strategy has enabled the pharmaceutical industry to squeeze millions in additional revenue from the blockbuster drugs known as selective serotonin reuptake inhibitors (SSRIs), a family of pharmaceuticals that includes Paxil, Prozac, Zoloft, Celexa, and Luvox. Originally approved solely as antidepressants, the SSRIs are now prescribed for a wide array of previously obscure afflictions – Gad, social anxiety disorder, premenstrual dysphoric disorder, and so on.”
পরিণতিতে, কয়েক মিলিয়ন বা বিলিয়ন ডলারের ব্যবসা হবে।
এ আশঙ্কার বাস্তব ভিত্তিতে আছে অর্থনৈতিক মুনাফা। আমেরিকাতে ওষুধ কোম্পনিগুলো বছরে (এ হিসেব ২০০৪ সালের এবং এখন বহুল পরিমাণে বেড়েছে) ১১ বিলিয়ন ডলারের বেশি ব্যয় করে “on promoting their products.” (Lancet, “Dealing in drugs”, November 6, 2004, pp. 1655-56) অন্য আরেকটি প্রসঙ্গে গবেষকেরা দেখিয়েছেন, কিভাবে মহিলাদের কিছু স্বাভাবিক স্বভাবকে একটি বিশেষ রোগের নামে নামাঙ্কিত করে কোটি কোটি টাকার ব্যবসা করা হয়। (Ray Moynihan and Barbara Mintzes, Sex, Lies, and Pharmaceuticals: How Drug Companies Plan to Profit from Female Sexual Dysfunction, Allen & Unwin, 2010)
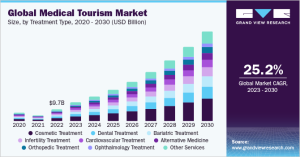
আন্তর্জাতিক ক্ষেত্রে ২০২২ সালে মেডিক্যাল বাজারের পরিমাণ ছিল ৭,৪৯৯.৭৫ বিলিয়ন ডলার, ২০২৩-এ এ পরিমাণ হয়েছে ৭,৯৭৫.৮৭ বিলিয়ন ডলার। এর সঙ্গে ভাবতে মেডিক্যাল টুরিজমের কথা – ভারতের মতো কম-উন্নত দেশগুলোতে কমখরচে চিকিৎসা করিয়ে যাওয়া। এ ব্যবসার বাজার এখন রমরমা।
এখানে কোথাও একটা আমাদের অবস্থান গ্রহণ করতে হবে। স্বাস্থ্যপরিষেবাকে সুখ কেনার প্রধান উপায় হিসেবে দেখার চিন্তাকে আমাদের একবার পুনর্বিবেচনা করার বিশেষ প্রয়োজন আছে – বিশেষ করে আমরা যারা চিকিৎসক। সমগ্র পৃথিবীর প্রতিটি প্রান্তকে সমসত্ব medical consumer করে তোলার কর্পোরেট থাবার মুখোমুখি দাঁড়িয়ে আমাদের নিজেদের অস্তিত্বের অসমসত্ব অঞ্চল (heterogeneous space) গড়ে তোলার লড়াই চালিয়ে যেতেই হবে।
নান্য পন্থা বিদ্যতে!











ভালো
Excellent
Excellent
অজস্র তথ্য দিয়ে ঠাসা প্রাণবন্ত লেখা।