আমরা প্রথম অংশে বলেছিলাম – মেডিক্যাল কলেজের জন্মের আগে এর একটি gestation period / period of nativity তথা গর্ভাবস্থা ছিল। একদিনে হঠাৎ করে মেডিক্যাল কলেজ প্রতিষ্ঠার মতো পরিস্থিতি তৈরি হয়নি। এরপরের পর্যায় জুড়ে আমরা এ ইতিহাসের ক্রমোন্মোচন দেখবো। দেখবো মেডিক্যাল কলেজের ক্রমবিকাশ কি ধরনের অভিঘাত তৈরি করেছে – কি শিক্ষার জগতে, কি সামাজিক জীবনে। প্রসঙ্গত উল্লেখ করা যায়, আগের অংশে বলা রিচার্ড ও’শনেসির চোয়ালের টিউমার নিয়ে বিভিন্ন ধরনের অপারেশন এবং টিউমারের গঠনগত বৈশিষ্ট্য নিয়ে তাঁর লেখা একটি পুস্তক প্রকাশিত হয়েছিল ১৮৪৪ সালে – On Diseases of the Jaws, with a brief outline of their Surgical Anatomy…”।
আমরা মেডিক্যাল কলেজ তৈরির আগেকার gestation period বা period of nativity-তে প্রবেশ করার আগে উল্লেখ করে নিই যে ১৮৩৯ সালে মেডিক্যাল কলেজ থেকে পাশ করা প্রথম যে ব্যাচ বেরোচ্ছে তাদের ব্যাপারে – পরীক্ষা কিভাবে নেওয়া হয়েছে, কি ধরনের প্রশ্ন করা হয়েছে, পরবর্তীতে এরা কি করবে ইত্যাদি বিষয়ে – বিস্তৃত রিপোর্ট প্রকাশিত হয়েছিল Report of the General Committee on Public Instruction (1839)-এ। এ রিপোর্ট নিয়ে পরে বিস্তৃত আলোচনা করবো।
এ রিপোর্টের এক জায়গায় বলা হয় – ““The experiment under consideration, it is believed, is similar to that successfully tried in Egypt by Clot Bey.” (পৃঃ ৯৩) এখানে প্রশ্ন আসবে এই Clot Bey কে? সেকথা এক একটু সামান্য বিস্তারে আলোচনা করে নিই প্রথমে। নেপোলিয়ানের যুদ্ধের পরে মিশর যখন ফরাসীদের দখলে আসে তখন ওখানে আধুনিক ইউরোপীয় পদ্ধতিতে মেডিসিন শিক্ষার প্রচলন করা হয়। এমনকি ডিসেকশনও শুরু করা হয়। এ ব্যাপারে পথিকৃৎ ছিলেন একজন ফরাসী সার্জন Antoine Clot। ক্লট বে-র আলোচনা আরেকবার এসেছে ১৮৩৯ সালে ক্যালকাটা মন্থলি জার্নাল-এ (3rd Series, vol. 5, p.84) “The Medical College” শিরোনামের প্রতিবেদনে। বলা হল – “we believe, by Clot Bey, an honoured name amongst the scientific pioneers of civilization our professors may proudly appropriate to themselves … in the regeneration of Egypt, medicine has been, and ought to be, one of the most powerful instruments.”
(ক্লট বে-র অ্যানাটমি ক্লাস)
মেডিসিন, সভ্যতার অগ্রগতি এবং কুসংস্কার থেকে মুক্তি সমার্থক হয়ে গেল। ক্লট বে-র মেডিক্যাল স্কুলে চিকিৎসক তৈরির জন্য যে কোর্সগুলো পড়ানো হত –
Anatomy and Physiology
Hygiene and Medical Jurisprudence
Pathology and In-Patient Care
Pathology and Out-Patient Care
Surgery and Obstetrics.
আমার আমাদের আলোচনার প্রথম অংশ থেকে জেনেছি, ফ্রান্সের হাসপাতালগুলোতে ডিসেকশনকে আবশ্যিক করা হয়েছিল। স্টেথোস্কোপের জন্মদাতা ল্যানেক (René Théophile Hyacinthe Laënnec) পৃথিবীতে প্রথমবারের জন্য প্রতিষ্ঠা করলেন যে, রোগীর বলা উপসর্গ বা symptom-কে স্টেথোস্কোপের সাহায্যে ফুসফুসের কোথায় রয়েছে তাকে নির্দিষ্ট করা। একে চিকিৎসার পরিভাষায় বলা হয় organ localization of disease – রোগীর বলা সিম্পটমের আর তেমন গুরুত্ব রইল না, চিকিৎসক শরীরের ভেতরের রোগাক্রান্ত অঞ্চলকে খুঁজে বের করে আনছেন sign হিসেবে। এবং সেটাই একমাত্র সত্যি। পরে অটোপ্সি বা শবব্যবচ্ছেদের মধ্য দিয়ে একে আরও নিখুঁতভাবে প্রতিষ্ঠিত করা হবে।
প্যারিস মেডিসিন সংক্ষিপ্তভাবে বললে যে ঐতিহাসিক কাজগুলো করল, যে জন্য মেডিসিনের জ্ঞানতত্ত্ব, কসমোলজি, হাসপাতালে ভর্তি হওয়া রোগীর কাছ থেকে জ্ঞান আহরণের পদ্ধতি চিরকালের জন্য রূপান্তরিত হয়ে গেল সেগুলোকে সংক্ষেপে পরপর রাখলে এরকম (Ann La Berge and Caroline Hanaway, “Intrduction,” in Constructing Paris Mediicne) –
(১) রোগের বহিঃপ্রকাশকে প্যাথলজিক্যাল অ্যানাটমি এবং একটি নির্দিষ্ট সিস্টেমের মধ্য দিয়ে গ্রহণ করা। ফুকো পরিষ্কারভাবে ব্যাখায় করছেন – “The medical gaze, which, as we have seen, was directed upon the two-dimensional areas of tissues and symptoms, must, in order to reconcile them, itself move along a third dimension. In this way, anatomo-clinical range will be defined.” (The Birth of the Clinic, 2003, pp. 135-36)
(২) ক্লিনিক্যালি যে রোগীকে দেখা হচ্ছে তার পশ্চাৎপটে কাজ করছে কয়েক ডজন রোগীকে দেখার অভিজ্ঞতা নয়, সংখ্যাটি কয়েক হাজার রোগী,
(৩) পুরনো ধরনে রোগীর বলা কাহিনী বা উপসর্গের ওপরে নির্ভর করা নয়, ডাক্তার একে বিশ্বাসযোগ্য এবং গ্রহণযোগ্য বলে মেনে নিত বিপুলহারে নিজের পর্যবেক্ষণ (inspection), হাত দিয়ে দেখা (palpation), percussion এবং, সর্বোপরি, স্টেথোস্কোপের ব্যবহারের মধ্য দিয়ে। স্টেথোস্কোপ আধুনিক মেডিসিনের সমার্থক হয়ে উঠল। এর আগেও বলেছি, রোগীর বিবরণ পেছনে যেতে শুরু করল। নতুন ধরনের শিক্ষায় শিক্ষিত ডাক্তার আর রোগীকে দেখছে না, দেখছে রোগকে – রোগী এবং ডাক্তারের মধ্যে বিযুক্তিকরণ হতে শুরু করল। অষ্টাদশ শতাব্দীর পথিকৃৎ চিকিৎসক এবং অ্যানাটমিস্ট উইলিয়াম হান্টার একে বলেছেন “necessary inhumanity” – “It is dissection alone that can teach us, where we may cut the living body, with freedom & dispatch; and where we may venture, with great circumspection and delicacy, and where we must not, upon any account attempt it. This informs the head, gives dexterity to the hand, and familiarises the heart with a sort of necessary inhumanity, the use of cutting instruments upon our fellow-creatures.” (Linda Payn, With Words and Knives, p. 103)
(৪) নতুন ধরনের হাসপাতাল সমস্ত রকমের মেডিক্যাল কার্যকলাপ এবং গবেষণার কেন্দ্রস্থল হয়ে উঠল,
(৫) রোগীর শবব্যবচ্ছেদ এবং পর্যবেক্ষণের মধ্য দিয়ে পাওয়া পরিসংখ্যান ব্যবহৃত হতে শুরু করল চিকিৎসার নতুন দিশা তৈরির লক্ষ্যে।
এরসাথে যুক্ত করতে হবে আরও দুটি বিষয় – প্রথমত, ডিসেকশনের মধ্য দিয়ে শুধু রোগাক্রান্ত দেহাঙ্গকে বোঝা নয়, আরও গভীরে গিয়ে দেহের টিস্যুর গঠনের পরিবর্তন উন্মোচিত হল ডাক্তারের “ক্লিনিক্যাল/মেডিক্যাল গেজ”-এর কাছে; দ্বিতীয়ত, কয়েক শতাব্দী ধরে চলে আসা ফিজিসিয়ান এবং সার্জনের মধ্যেকার ব্যবধান ঘুচে যেতে লাগল – যে চিকিৎসা করছে সেই শবব্যবচ্ছেদ করছে। এবং রোগীর চিকিৎসাও করছে। জোয়ান লেনের ভাষায় – “Physicians remained at the apex of the medical pyramid, few in number”। (A Social History of Medicine, p. 12) এই বিভাজন ভেঙ্গে গেল, ভেঙ্গে গেল মেডিসিনের জগতে ফিজিসিয়ানের hierarchy। একজন ডাক্তারের মাঝেই জুড়ে গেল ফিজিসিয়ান এবং সার্জন সত্তা। এক নতুন ধরনের চিকিৎসকের জন্ম হল, যিনি একাধারে ফিজিসিয়ান এবং সার্জন।
(ল্যানেকের ব্যবহার করা প্রথম স্টেথোস্কোপ)
আমরা আমাদের এই ধারাবাহিক আলোচনার প্রথমাংশে দেখেছিলাম, উদো মোড়লের ২ কেজি ওজনের টিউমার অপারেশনের সময় সহকারী হিসেবে নিয়েছিলেন হেনরি গুডিভকে – “a second assistant, Dr. Goodeve, stood at his left side prepared to make pressure on the carotid artery, if at any time during the operation the bleeding called for such interference, I commenced the operation by making a cut through the skin over the upper part of the tumor, commencing at the posterior edge of the left malar bone and terminating in the upper lip, which I divided about an inch from the corresponding ala of the nose.” অর্থাৎ, অপারেশন চলাকালীন ক্যারোটিড আর্টারি কেটে গেলে যে বিপুল রকক্ষরণ হতে পারে সেটাকে আটকানোর জন্য গুডিভের রোগীর বাঁদিকে দাঁড়ানো। এবং সমগ্র অপারেশন প্রক্রিয়াটি পর্যালোচনা করলে একটি বিষয় খুব পরিষ্কার হয়ে আসে, তাহল প্রতিটি অঙ্গের নিখুঁত সংস্থান সার্জেনের জানা আছে। এই জ্ঞান সঞ্চিত হয়েছে এবং জীবিত মানুষকে সুস্থ করে তোলার কাজে সার্জারিতে ব্যবহৃত হয়েছে পরিশ্রমসাধ্য অ্যানাটমি শিক্ষার মাধমে। এখানেই অ্যানাটমির জ্ঞানের অসীম গুরুত্ব – the dead teach the living। এখানেই ঔৎকর্ষ অ্যানাটমি জ্ঞানের – ত্রি-দোষ তত্ত্ব বা হিউমোরাল থিওরি নির্বাসিত হল মেডিক্যাল জ্ঞানতত্ত্বের (epistemology) জগৎ থেকে।
ল্যান্সেট-এর একটি প্রবন্ধে (“René Théophile Hyacinthe Laënnec”, ল্যান্সেট, সেপ্টেম্বর ১৭, ২০১৫, পৃঃ ৭৫৫-৭৫৬) বলা হয়েছে – “From noting the sounds he heard with his stethoscope during physical examinations of patients and linking them to pathological changes at post-mortem examination, Laënnec learned to recognise pulmonary diseases including bronchitis, bronchiectasis, emphysema, hydrothorax, pleurisy, pneumothorax, pneumonia, pulmonary gangrene, pulmonary oedema, and tuberculosis. Laënnec also came up with terms that are still in use—eg, bronchophony, egophony, and rales. He described normal and abnormal sounds of respiration and different types of rales: crackling, crepitant, gurgling, sonorous, and whistling. Laënnec noted that pectoriloquy was a sign indicating cavities in the lung caused by tuberculosis.”
এ প্রসঙ্গে ঐতিহাসিকভাবে গুরুত্বপূর্ণ হল, ফ্রান্সে ইংল্যান্ডের মতো অ্যানাটমি শিক্ষার জন্য শবদেহ সংগ্রহের জন্য কোন Anatomy Act (1832) চালু করতে হয়নি। এ ব্যাপারে বিস্তৃত আলোচনার জন্য অধুনা ক্ল্যাসিক গ্রন্থ রুথ রিচার্ডসনের ডেথ, ডিসেকশন অ্যান্ড দ্য ডেস্টিটিউট অবশ্যপাঠ্য। আমেরিকাতে শবদেহ সংগ্রহের জন্য “অ্যানাটমিকাল রায়ট” পর্যন্ত হয়েছে (মাইকেল স্যাপল-এর এ ট্র্যাফিক অফ ডেড বডিজ দ্রষ্টব্য)। এসব সমস্যা থেকে ফ্রান্স মুক্ত ছিল। ফলে ফ্রান্সের সার্জন আঁতোয়া ক্লট যখন ১৮২০-এর দশকের শেষভাগে কায়রোতে মেডিক্যাল স্কুল চালু করলেন সেখানে ডিসেকশন আবশ্যিক করতে পেরেছিলেন। এই স্কুলের প্রভাব কলকাতায় এশিয়ার প্রথম মেডিক্যাল কলেজ তৈরির পেছনে কাজ করে থাকতে পারে। ক্লটের সাফল্যের জন্য মিশরের শাসকেরা তাঁকে Bey বা অধীশ্বর বলে অভিহিত করেন।
এখানে একটি বিশেষ ঘটনার উল্লেখ করা যেতে পারে।
ল্যানেকের প্রলম্বিত ভারতীয় প্রভাব আমরা একবার দেখে নিতে পারি। ল্যানেকের ছাত্র ছিলেন ইস্ট ইন্ডিয়া কোম্পানির মাদ্রাজ প্রেসিডেন্সির স্টাফ সার্জন ডব্ল্যু ই ই কনওয়েল। ১৮২৭ লেখা তাঁর বই Observations Chiefly on Pulmonary Disease in India and an Essay on the Use of Stethoscope (Malacca: Mission Press, 1829) ১৮২৯ সালে ছাপা হয়ে বেরোয়। এ বইয়ের ভূমিকায় তিনি বলেছিলেন – “by submitting to the Profession generally, detailed statements of pulmonary diseases in India; I fulfil my promise to that effect, made at the request of my excellent and learned master; the late M. Laenec, of Paris.”
মোট ২৫টি কেসের বিস্তৃত বিবরণ লিপিবদ্ধ করেছেন কনওয়েল। প্রতিটি ক্ষেত্রে জীবিতাবস্থায় রোগীর উপসর্গ, প্রাথমিক ডায়াগনোসিস, রোগের বিস্তার লিখেছেন। মৃত্যুর পরে অতি সতর্কতার সাথে ধরে ধরে প্রতিটি ক্ষেত্রে ডিসেকশন করেছেন এবং মৃত্যুর আগের উপসর্গের সাথে মিলিয়েছেন। অটোপসি ছাড়া তাঁর ডায়াগনোসিসের প্রধান হাতিয়ার ছিল স্টেথোস্কোপ, যার ব্যবহার তিনি ল্যানেকের কাছে শিখেছিলেন। Phithisis Incipiens, Ulcus Commune ইত্যাদি বিভিন্ন বর্গে অসুখগুলোকে ভাগ করেছিলেন কনওয়েল। তাঁর এই বইয়ের প্রেরণা ছিল কার্যত ল্যানেকের কাছে তাঁর গুরু ঋণ শোধ করার তাগিদ।
মোদ্দা কথা হল, মেডিক্যাল কলেজ তৈরির আগেই অটোপসি এবং অ্যানাটমিক্যাল ডিসেকশন ইউরোপীয় সামরিক বাহিনীতে পুরোদমে চালু ছিল (বিস্তৃত আলোচনার জন্য দ্রষ্টব্য, জয়ন্ত ভট্টাচার্য, “Anatomical Knowledge and East-West Exchange”, in Medical Encounters in Britis India, ed. Deepak Kumar and Raj Sekhar Basu, Oxford, 2013, pp 40-60)। এবং ইন্ডিয়ান মেডিক্যাল সার্ভিসের এই সামরিক সার্জনরাই শিক্ষক হিসেবে মেডিক্যাল কলেজে যোগ দিয়েছিলেন। এদের বেশিরভাগ অংশ ঊনবিংশ শতকের প্রথম ৩০ বছরে এডিনবার মেডিক্যাল কলেজে প্রশিক্ষিত – যেখানে প্যারিস মেডিসিনের অনুরূপ শিক্ষা দেওয়া হত। (ডিজি ক্রফোর্ড, Roll of the Indian Medical Service, vol. 2)
বাংলায় হাসপাতালের বিবর্তনের সংক্ষিপ্ত চিত্র
বাংলায় হাসপাতালের বিবর্তনের সংক্ষিপ্ত আলোচনার আগে এটা বলে নেওয়া ভালো যে ফুকো নিজে হাসপাতাল এবং প্যারিসের ক্লিনিকগুলোর মধ্যে পার্থক্য বিবৃত করেছেন। তাঁর কথায় – “the role of the hospital doctor is to discover the disease in the patient; and this interiority of the disease means that it is often buried in the patient, concealed within him like a cryptogram. In the clinic, on the other hand, one is dealing with diseases that happen to be afflicting this or that patient: … It is ‘the different diseases that serve as the text’: the patient is only that through which the text can be read, in what is sometimes a complicated and confusing state. In the hospital, the patient is the subject of his disease, that is, he is a case;” (The Birth of the Clinic: An Archaeology of Medical Perception, 2003, p. 59) এই দীর্ঘ ইংরেজি উদ্ধৃতির বাংলা না করে দেবার জন্য দুঃখিত।
ফুকোর এই ব্যাখ্যার সাথে সর্বাংশে সহমত হতে হবে সে বাধ্যবাধকতা কারও নেই। কিন্তু ফুকো নতুনভাবে ভাবার এবং বোঝার একটি ক্ষেত্র উন্মোচিত করেছেন। ফুকো যাকে ক্লিনিক বলছেন “হসপিটাল মেডিসিনে”র প্রবক্তা অ্যাকার্কনেখট তাকে হাসপাতাল হিসেবেই বুঝতে চেয়েছেন। মার্ক হ্যারিসনের পর্যবেক্ষণে – “developments within the armed forces prefigured those normally associated with the ‘birth’ of clinico–anatomical medicine at the Paris hospitals in the 1790s; as with the indigent sick of the Paris infirmaries, there were no families to claim the bodies of European soldiers in India and few cared about the fate of what Robert Clive referred to as ‘the scum and refuse of England’.” (“Disease and Medicine in the Armies of British India, 1750–1830,” in British Military and Naval Medicine, 1600–1830, ed. Geoffrey L. Hudson, p. 96) ফ্রান্সে যে আর্থ-সামাজিক-রাজনৈতিক এবং মেডিসিনের বিকাশের পরিস্থিতিতে ক্লিনিকের মধ্য দিয়ে আধুনিক মেডিসিনের নতুন পর্যায়ের সূচনা সে পরিস্থিতি উপনিবেশিক দেশগুলোতে ছিলনা। ফলে ফ্রান্সে যা ক্লিনিক, ভারতে সেটাই হাসপাতাল। ইংল্যান্ডেও একই ঘটনা ঘটেছে। এ বিষয়ে পিকস্টোন-এর সংক্ষিপ্ত মন্তব্য – “The hospitals of England experienced no revolutionary change, but here too the new attitudes took root.” (John V. Pickstone, Medicine and Industrial Society: A History of Hospital Development in Manchester and its Region, 1752-1946, p. 48)
যাহোক, এবার আমরা বাংলা প্রেসিডেন্সিতে, বিশেষ করে কলকাতায়, ১৮শ শতাব্দীর সূচনাপর্ব থেকে কিভাবে হাসপাতালগুলো গড়ে ঊঠলো সে বিষয়ে সামান্য বিস্তারে আলোচনা করি।
কলকাতায় প্রথম হাসপাতাল তৈরি হয় ১৭০৭-০৮এ। এরপরে দ্বিতীয়টি তৈরি হয় ফোর্ট উইলিয়ামের ভেতরে ১৭৫৭ থেকে ১৭৬৯ সালের মধ্যে। এছাড়া বিভিন্ন সময়ে সরকারি নির্দেশনামা অনুযায়ী, খিদিরপুরে ১৭৬২-তে, শুধুমাত্র সিপাহীদের জন্য ঘিরেটিতে (ক্রফোর্ড Ghireti শব্দটি ব্যবহার করেছেন। জায়গাটি সম্ভবত শ্রীরামপুরের সংলগ্ন।)। ১৭৪০-এর দশকে ক্যাপ্টেন ফেনউইক হুগলির পশ্চিমপাড়ে Dane’s town-এ একটি হাসপাতাল তৈরি করেছিলেন। (ক্রফোর্ড, ২য় খণ্ড, পৃঃ ৪২২-৪২৪) মনে রাখতে হবে, এই হাসপাতালগুলো সবই প্রাথমিকভাবে কোম্পানির সৈনিক এবং নাবিকদের জন্য তৈরি হয়েছিল। যদিও পরবর্তীতে সমস্ত ইউরোপীয়ই এখানে চিকিৎসার সুযোগ পেত। (ক্রফোর্ড, পৃঃ ৪২৪)
১৭৫৮ সালে রেভারেন্ড জন জাকারিস কিয়েরান্ডার নামে একজন ধনী ইহুদি কলকাতায় আসেন। তিনি একটি বাগানবড়ি কিনেছিলেন। ২০ জুন, ১৭৬৯ সালে এই বাগানবাড়ি সরকার কিনে নেয় এবং হাসপাতাল হিসেবে ব্যবহার করতে শুরু করে। এটাই পরবর্তীতে প্রেসিডেন্সি জেনারেল হাসপাতাল। বর্তমানে এসএসকেএম হাসপাতালে। সেসময়ে ওখানে শুধু ইউরোপীয় নাবিক এবং অসুস্থ ইউরোপীয়রা ভর্তি হতে পারত। এটা কলকাতার তৃতীয় হাসপাতালও বটে।
এই হাসপাতাল সম্পর্কে ব্রিটিশ রাজপুরুষ কর্নেল লাশিংটন একটি বড়ো সত্যি কথা বলেছেন – “The idea of entering a Hospital for relief, though it is usually administered with skill and humanity, is repugnant to the feelings of the meanest individuals, and excites a sensation of forlornness even in minds strengthened by education.” (Charles Lushington, The History, Design and Present State of the Religious, Benevolent and Charitable Institutions,,,, 1824, p. 292)
এর পাশে রাখুন বর্তমান সময়ে মেডিসিনের জগতে সবচেয়ে মান্য পুস্তকের পর্যবেক্ষণ – “The hospital is an intimidating environment for most individuals. Hospitalized patients find themselves surrounded by air jets, button, and glaring lights; invaded by tubes and wires … It is little wonder that patients may lose their sense of reality.” (Harrison’s Principles of Internal Medicine, 19th edition, vol. 1 2016, p. 5) ৩০০ বছরের ব্যবধানেও রোগীর হাসপাতালের বিরূপ প্রতিবেশে ভর্তি হবার ভীতি সম্পর্কে খুব ইতরবিশেষ কিছু হয়নি।
প্রসঙ্গত, এখন যেখানে সেন্ট জন’স চার্চ সেখানে একটি কবরস্থান ছিল। ১৭৬৬ সালে এর ওপরে একটি হাসপাতাল তৈরি হয়। ক্রফোর্ড জানাচ্ছেন – এই কবরস্থানে ১৬৯৮ থেকে সেসময় পর্যন্ত মৃত সমস্ত ইউরোপীয়দের কবর দেওয়া হয়েছিল এবং সে সংখ্যা ছিল ১২,০০০-এর মতো। (ক্রফোর্ড, ২, পৃঃ ৪২৩)
প্রসঙ্গত, একটি কৌতুকপ্রদ তথ্য উল্লেখ করা যায়। ১৮শ শতকের গোড়ার দিকে আলেক্সান্ডার হ্যামিল্টন নামে একজন প্রভাবশালী নাবিক এবং ব্যবসায়ী কলকাতায় এসেছিলেন। তিনি কলকাতা শহরের গোড়ার দিকে তৈরি এরকম হাসপাতাল নিয়ে কৌতুকজনক মন্তব্য করেছিলেন – “কলকাতায় কোম্পানির একটি বেশ ভালো হাসপাতাল আছে, যেখানে অনেক মানুষ যায় চিকিৎসার তপস্যার জন্য, কিন্তু খুব কম মানুষই বেরিয়ে এসে জানাতে পারে ওখানে কিরকম চিকিৎসা চলছে। (The Company has a pretty good Hospital at Calcutta, where many go in to undergo the Penance of Physic, but few come out give an Account of its Operation.) (Hamilton, A New Account of the East Indies, 1744, p. 9)
১৭৯২-এর শেষের দিকে কিংবা ১৭৯৩-এর শুরুর দিকে কলকাতা শহরের দেশীয় দরিদ্র মানুষদের জন্য “নেটিভ হাসপাতাল” খোলা হয়। ক্যালকাটা গেজেট-এ ১৮ অক্টোবর, ১৭৯২-এ এ সংক্রান্ত একটি বিজ্ঞপ্তি প্রকাশিত হয়। সরকার এই হাসপাতালের জন্য ৬০০ টাকা ভরতুকি দিতে সম্মত হয়। ১ সেপ্টেম্বর, ১৮০৫ থেকে ৩১ আগস্ট, ১৮০৬ পর্যন্ত বিভিন্ন ধরনের যে সমস্ত রোগীর চিকিৎসা হয়েছিল তা নীচের টেবিল থেকে বোঝা যাবে। (ক্রফোর্ড, ৪২৫-৪২৬)
আমরা এই টেবিল থেকে বুঝে নিতে পারবো সবচেয়ে বেশিসংখক রোগী আঘাতজনিত ক্ষতের জন্য (৭৭), হাড়গোড় ভাঙ্গা (৩৪), থেৎলানো ক্ষতের জন্য (১৮)। স্মরণে রাখবো, সেসময়ে কলকাতায় যানবাহন বেড়েছে এবং ছোটখাটো কারখানা তৈরি হচ্ছে। ফলে আঘাতজনিত কারণে সবচেয়ে বেশি সংখ্যক নেটিভ হাসপাতালে ভর্তি হচ্ছে। লাশিংটন বলছেন – “অ্যাক্সিডেন্ট এবং বিভিন্ন অসুস্থতা থেকে রিলিফ দেবার জন্য ১৭৯২ সালে নেটিভ হাসপাতাল তৈরি করা হয়।” (পূর্বোক্ত, পৃঃ ২৯৪) ক্রফোর্ড মন্তব্য করছেন – “Operation cases are obviously few in number, but may be represented by stranguary (stricture), fistula in ano, abscess, cancers, and tumour.” (পৃঃ ৪২৬)
মার্ক হ্যারিসন আমাদের দৃষ্টি আকর্ষণ করেছেন যে হাসপাতালগুলো “‘were seen more as shelters for the indigent than as curative institutions’.” (“Introduction”, in From Western Medicine to Global Medicine: The Hospital Beyond the West, ed. Mark Harrison, Margaret Jones and Helen Sweet, p. 14) সমধর্মী কথা Guenter B Risse-এর ম্যাগনাম ওপাস Mending Bodies, Saving Souls: A History of Hospitals-এ বলা হয়েছে – “To be sure, most European hospitals after 1500 continued to provide traditional welfare services—shelter, food, and spiritual salvation—thus remaining depositories for the chronically and hopelessly ill poor.” (পৃঃ ২১৪) ইউরোপীয় মেডিসিন যে আত্মিক মুক্তি (স্পিরিচ্যুয়াল স্যালভেশন) ঘটাতে সক্ষম এদেশের দরিদ্র শ্রেণীর মধ্যে এ বিশ্বাস প্রতিষ্ঠা করাও হয়তো এই হাসপাতালগুলো তৈরির একটি পটভূমি হিসেবে কাজ করে থাকতে পারে।
আমরা উপরের টেবিলের কেসগুলো দেখলে বুঝতে পারব, যারা ভর্তি হবার জন্য এসেছে এবং যে ডাক্তারেরা চিকিৎসা করছে তারা উভয়েই শরীরের উপরিতলকে দেখছে। শরীরের অভ্যন্তরে টিস্যু অব্দি মেডিক্যাল/ক্লিনিক্যাল গেজ পৌঁছচ্ছেনা। সে অবধি মেডিক্যাল জ্ঞানকে বিস্তৃত করার জন্য আরও কয়েক বছর লাগবে – মেডিক্যাল কলেজের প্রতিষ্ঠা পর্যন্ত। তার আগে আরও কতকগুলো ধাপের মধ্য দিয়ে গেছে মেডিক্যাল শিক্ষাদানের পদ্ধতি।
ব্ল্যাক ডক্টরস এবং নেটিভ ডক্টরস
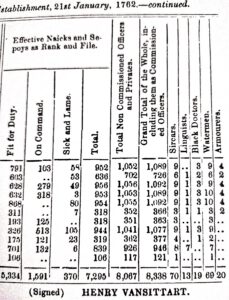
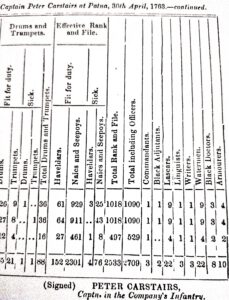
১৬৭৬ সালে হুগলির ফ্যাক্টরিতে নীলচাঁদ বা নীলকণ্ঠ নামের একজন ভারতীয় ডাক্তারের খবর জানা যায়। (The Diaries of Streynsham Master 1675—1680, Vol. I, পৃঃ ৪৩১। “October 22 – The Indian Doctor, who was sent for to cure Major Puckle … came this day from Hugly”।) পরবর্তী সময়ে আর্থার ব্রুম-এর History of the Rise and Progress of Bengal Army-তে সামরিক বাহিনীর মোট ৮,৩৩৮ জন সমস্ত ধরনের কর্মরতদের জন্য ১৯ জন “black doctors”-এর খবর পাওয়া যায়। অর্থাৎ, প্রতি ১০০০ জনের ব্যাটালিয়নের জন্য ২ জন করে “ব্ল্যাক ডক্টরস”।
এরপরে আরেকটি পরিসংখ্যানের চিত্র এরকম।
পরবর্তী সময়ে, অল্প কিছুদিনের জন্য, কোম্পানির ডাক্তাররা নিজেদের মেডিক্যাল অ্যাসিস্ট্যান্ট তৈরি করে নিতে পারত। কিন্তু এদের মাইনে এবং অন্যান্য খরচ ডাক্তারকে বহন করতে হত। ১৫ জুন, ১৮১২ সালের একটি নির্দেশ অনুযায়ী (গেজেটে প্রকাশিত হয়েছিল ২ জুলাই, ১৮১২) অর্ফ্যান স্কুল এবং ফ্রি স্কুল থেকে ছাত্রদের নিয়ে কম্পাউন্ডার এবং ড্রেসার হিসেবে প্রশিক্ষিত করা হবে, এমনটা মেডিক্যাল বোর্ডের সিদ্ধান্ত হয়। (ক্রফোর্ড, ২, পৃঃ ১০৭)
উল্লেখ করা দরকার, ইস্ট ইন্ডিয়া কোম্পানিকে ভারতবর্ষকে দখল করার জন্য ক্রমাগত যুদ্ধ করে যেতে হয়েছে। ১৭৮০-৮১-তে মহীশূর এবং মারাঠা যুদ্ধ, তৃতীয় মারাঠা যুদ্ধ ১৮১৭-১৮ সালে, এবং প্রথম বর্মার যুদ্ধ ১৮২৪-২৫ – এতগুলো যুদ্ধের জন্য পর্যাপ্ত পরিমাণ সামরিক বাহিনী এবং মেডিক্যাল অ্যাসিস্ট্যান্টদের প্রয়োজন ছিল। কিন্তু নিয়মিত কমিশনড মেডিক্যাল সার্ভিস চালানো বিপুল ব্যয়সাপেক্ষ। এজন্য স্থানীয়ভাবে নিচুস্তরের Uncovenanted Medical Service চালু রাখা বিশেষ দরকারি হয়ে উঠেছিল। (ক্রফোর্ড, পৃঃ ৯৬)
Uncovenanted Medical Service-এর একটি ভালো উদাহরণ রিচার্ড ও’শনেসি, যিনি চোয়ালে বৃহদাকৃতি টিউমার অত্যন্ত সাফল্যের সাথে অপারেশন করেছিলেন (প্রথমাংশে এর বিস্তৃত বর্ণনা আছে)। রিচার্ড প্রথমে uncovenanted গোত্রের ছিলেন। তিনি uncovenanted অবস্থায় মেডিক্যাল কলেজের অ্যানাটমির ডেমন্সট্রেটর হিসেবে যোগ দেন (১৮৩৭ থেকে ১৮৪১)। অবশেষে ১৮৪১-এ অ্যাসিস্ট্যান্ট সার্জন পদমর্যাদায় উত্তীর্ণ হন। ১৮৪৫-এ প্রফেসর অফ সার্জারি হন।
মেডিক্যাল হায়ারার্কিতে আমরা অনেকগুলো ধাপ দেখলাম। একেবারে নীচে ব্ল্যাক ডক্টরস বা নেটিভ ড্রেসারস। এরপরে একটা স্তরের প্রশিক্ষণের মধ্য দিয়ে তৈরি হওয়া সামরিক বাহিনীর সহযোগী হিসেবে প্রশিক্ষিত নেটিভ ডক্টরস। পরবর্তীতে, যারা প্রশিক্ষিত তাদের মধ্যে uncovenanted এবং covenanted-এর পার্থক্য।
বর্তমান সময়ে, এমবিবিএস, এমডি বা ডিএম কিংবা এমসিএইচ-এর মধ্যে খানিকটা তুলনীয় পার্থক্য কাজ করে। মাদ্রাজে যাদেরকে “নেটিভ ড্রেসারস” বলা হত বাংলায় তাদের অভিধা ছিল “ব্ল্যাক ডক্টরস”। লাশিংটন জানাচ্ছেন – “আমাদের সাম্রাজ্যের সাম্প্রতিক সম্প্রসারণের ফলে এবং সামরিক বাহিনীকে বিস্তীর্ণ অঞ্চল জুড়ে সাম্রাজ্য রক্ষা করার কাজে ব্যস্ত থাকার জন্য এক বিরাট সংখ্যক “Native Battalions”-কে দুই বা তার অধিক সাব-ডিভিশনে ভেঙ্গে দিতে হয়েছে। এত অসংখ্য “’detachment”-র প্রতিটিতে একজন করে ইউরোপীয় সার্জন জোগানো সংখ্যাল্পতার জন্য প্রায় অসম্ভব ছিল। যে কারণে অজ্ঞ এবং অনভিজ্ঞ নেটিভদের হাতে এগুলোকে বাধ্য হয়ে ছেড়ে দিতে হয়েছে বহুক্ষেত্রে।” (লাশিংটন, পূর্বোক্ত, পৃঃ ৩১৩) লাশিংটন মন্তব্য করেছিলেন – “it was not surprising that great mortality evinced the unskilfulness of the Native practitioners.” (p. 314) এ সমস্যার সমাধান হিসেবে – “To provide against the double evil of deficiency of skill and want of numbers, in this particular class of persons, the Medical Board proposed that there should be established at the Presidency, a regular school for the education of Native Doctors”। (পূর্বোক্ত, পৃঃ ৩১৪)
এর আগে যে নেটিভ হাসপাতাল তৈরি হবার কথা উল্লেখ করেছি, লাশিংটন জানাচ্ছেন সে হাসপাতালে ৫০০০ রোগী চিকিৎসা পেয়েছে। এবং এই সাফল্যে উৎসাহিত হয়ে মধ্য এবং উত্তর কলকাতায় দুটি নতুন ডিসপেনসারি খোলা হয়েছিল। সবমিলিয়ে, ভারতের তথা বাংলার পটভূমিতে “Subordinate Medical Services” বলে একটি শাখা খোলা হয়েছিল।
এখন কথা হচ্ছে, নীচুস্তরের এই যে যৎসামান্য ট্রেনিং দিয়ে ইউরোপীয় সার্জনদের সহযোগী হিসেবে যুদ্ধক্ষেত্রে পাঠানো এ বিষয়টির মধ্যে গভীরতর সত্য হচ্ছে – প্রথমত, এই ট্রেনিং-এর উদ্দেশ্য এবং চরিত্র সম্পূর্ণ সামরিক; দ্বিতীয়ত, এরকম সামান্য ট্রেনিং মারাত্মক যুদ্ধক্ষেত্র এবং বিরূপ পরিবেশে উপযুক্ত ফল দিচ্ছেনা; তৃতীয়ত, একটি নির্দিষ্ট সময় ধরে প্রশিক্ষণের মধ্য দিয়ে না গেলে এদের কর্মক্ষমতার পূর্ণ ব্যবহার করা যাচ্ছেনা; এবং চতুর্থত, এই ট্রেনিং এদেশের পরিস্থিতি, ছাত্রদের মানসিকতা এবং গ্রহণ করার ক্ষমতা বিচার করে নির্দিষ্ট সিলেবাসের মধ্য দিয়ে দিতে হবে। এজন্য ইউরোপীয় শিক্ষাক্রম এদেশে এসে খানিকটা প্রতিসৃত হয়েছে, এখানকার পরিবেশ শিক্ষাক্রম তৈরি করার ক্ষেত্রে প্রভাব ফেলেছে। এটা একমুখী যাত্রা ছিলনা।
“Education of Native Doctors” নিয়ে এশিয়াটিক জার্নাল-এ (ভল্যুম, ২২, ১৮২৬, পৃঃ ১১১-১২১) সুদীর্ঘ আলোচনা হল। আলোচনায় বলা হল – “ এশিয়রা যত ধরনের বিজ্ঞানচর্চা করেছে, তার মধ্যে অ্যানাটমি এবং মেডিসিন সবচেয়ে কম বোঝে এবং চর্চা করে … এদের অ্যানাটমির জ্ঞান প্রায় অস্তিত্বহীন এবং মেডিসিনের জ্ঞানও অ্যানাটমির জ্ঞানের চেয়ে উন্নত নয়।” (পৃঃ ১১২) ফলে এই জ্ঞানের বিকাশ ঘটানোর জন্য মেডিক্যাল কলেজ তৈরির আগে জন্ম দেওয়া হল নেটিভ মেডিক্যাল ইন্সটিটিউশন-এর – ১৮২২ সালে। এ শিক্ষালয়টি মেডিক্যাল কলেজের, আগে যেমন বলেছি, gestation period বা period of nativity হিসেবে কাজ করেছিল। এখানে সেসময়ের বিখ্যাত লিজারের অ্যানাটমিক্যাল প্লেট দেখিয়ে দেহের অভ্যন্তর উন্মোচনের শিক্ষা দেওয়া হত। তবে ডিসেকশন বলতে ভেড়ার ডিসেকশন বোঝাত, মানুষের নয়।
দেহের উপরিতল থেকে মেডিক্যাল জ্ঞান এবার প্রবেশ করতে শুরু করবে দেহের অভ্যন্তরের গভীরতায় বা third dimension of the body-তে…
আমাদের পরবর্তী বিস্তারিত আলোচনা হবে ভারতের প্রথম আধুনিক মেডিক্যাল স্কুল Native Medical Institution নিয়ে।












অনেক কিছু জানলাম।
Chikitsa bignner oitihasik o moulik bisoi guli otyonto pranjol bhasai aamra Jante parchhi.
Somridho hochhi..sokoler kachhe pouchanor dwaityo aamar kortobyo..
Shrodhya janai …
অসাধারণ।।
খুবই তথ্য পূর্ন মনোজ্ঞ লেখা …
খুবই তথ্যপূর্ণ মনোজ্ঞ লেখা ! ভালোলাগল
পরের লেখাটার জন্য অপেক্ষায় থাকলাম।
Wonderful – step by step information about formation and establishment of medical care for the common people based on science and technology is vividly described here. This article with time will become an important document to learn about how and why hospitals had to be made in India by the British Government. Obviously with time Jayanta is going to provide the history and heritage of Medical College Bengal/Kolkata .
অসাধারণ। লেখাটার আগের পর্বের মতো এই পর্ব টাও পড়ে আনন্দ পেলাম।
চমৎকার, ডঃ জয়ন্ত। দ্বিতীয় কিস্তি প্রথমের সাথে সাযুজ্য রেখেই এগুচ্ছে। কত অজানারে জানালেন আপনি। এ তো আমার মত অন্ধজনকে আলো দেখানো। ভারতের আধুনিক চিকিৎসার ইতিহাস বড় ভাল লাগছে। আরও ভাল লাগছে, কারণ ইতিহাসটি পুরো কলকাতাকে কেন্দ্র করেই যেহেতু তৎকালিন যত সব পাগল চিকিৎসা বিজ্ঞানীরা এখানেই জুটেছিলেন।
পরের কিস্তির অপেক্ষায় রইলাম।
অনেক কিছু জানলাম