অন্তর্বর্তী বাজেটের অনেকদিন পরে এ লেখা যখন লিখছি সেসময়ের মধ্যে ভারতের ওষুধ রাজনীতি, ভারতীয় রাজনীতি এবং জনস্বাস্থ্যের দুয়েকটি ক্ষেত্রে কিছু নতুন উপাদান জমা হয়েছে। আগে সেগুলো নিয়ে স্বল্প কথা বলে নিই।
ওষুধের রাজনীতি এবং ইলেকটোরাল বন্ড
ইলেকটোরাল বন্ড এবং ওষুধ কোম্পানির নিবিড় যোগ নিয়ে অনেক লেখা হয়েছে। শিক্ষিত জনতার একটি বড় অংশই, আশা করা যায়, এ বিষয়ে অবহিত। শুধু কিছু তথ্য প্রাসঙ্গিক হবার কারণে যোগ করা যায়। এবং, ভেবে দেখতে হবে, এর সাথে আমাদের দেশের ওষুধনীতি, নির্বাচনী রাজনীতি ও জনস্বাস্থ্যের সংযোগ আছে।
প্রথমত, এপ্রিল ২০২২-এ হেটেরো ড্রাগস লিমিটেড এবং হেটেরো ল্যাবস লিমিটেড দুটি সংস্থাই ২০ কোটি টাকা করে মোট ৪০ কোটি টাকার ইলেকটোরাল বন্ড কিনেছিল। এর আগে অক্টোবর ৬, ২০২১-তে ৬টি রাজ্যে এদের বিভিন্ন সংস্থায় আর্থিক অনিয়মের অভিযোগে কেন্দ্রীয় সরকার-পুষ্ট কেন্দ্রীয় তদন্তকারী সংস্থা হানা দিয়েছিল। ইনকাম ট্যাক্স ডিপার্টমেন্ট নগদে ১৪২ কোটি টাকা বাজেয়াপ্তও করেছিল। যাহোক ইলেকটোরাল বন্ড কেনার পরে (শেষ হিসেব ৫৫ কোটি টাকা) এরা স্বচ্ছ নির্মল জলে ধুয়ে যায়। কেন্দ্রীয় তদন্তকারী সংস্থারা আর ফিরেও তাকায়নি। প্রশ্ন উঠবে, খামোকা ৫৫ কোটি টাকা এরা দেবে কেন যদি লাভের কোন আশা না থাকে? যদি এরপরে ওষুধের দাম বাড়ে সেরকম দামী ওষুধ কি সাধারণ মানুষের নাগালের মধ্যে থাকবে? এতে দেশের জনস্বাস্থ্যের কিছু উন্নতি হবে কি? আমাদের সাধারণ বিচার-বুদ্ধি কি বলে?
প্রসঙ্গত বলে নেওয়া ভাল, ২০২৩ সালের হিসেবে বহুমূল্য চিকিৎসার ব্যয় বহন করতে গিয়ে প্রায় সাড়ে ৫ কোটি মানুষ ভারতে দারিদ্র্যসীমার নীচে চলে যায় – “About 55 million Indians were pushed into poverty in a single year due to patient-care costs, as per a study by the Public Health Foundation of India. The medical debt trap is a big issue in India. A significant percentage of urban as well as rural households are victims of medical debt traps … According to World Bank data, India’s private health expenditure was 72.4% of the total current health expenditure in 2018, whereas the global average was 40.2% in 2018.” (“Medical Debt Trap – Pushing Indians in Poverty” –
https://www.linkedin.com/pulse/medical-debt-trap-pushing-indians-poverty-swadl)
দ্বিতীয়ত, হেটেরো গ্রুপসের মতো একই পরম্পরায় ইন্টাস, লুপিন, ম্যানকাইন্ড, মাইক্রোল্যাবস, টরেন্ট ফার্মা, জাইডাস ফার্মা, গ্লেনমার্ক, সিপলা ইত্যাদি কোম্পানির অফিসে প্রথমে দুর্নীতি ও আর্থিক অনিয়মের জন্য হানা দেওয়া হয় এবং এরপরে সবাই ইলেকটোরাল বন্ড কেনে কোটি কোটি টাকার। ওষুধের দামের ওপরে এর প্রভাব সহজেই অনুময়ে। দান-খয়রাতি করার জন্য এরা টাকা খরচ করেনা। ওষুধের মার্কেটিং (যার মধ্যে ডাক্তারকে দেওয়া উপঢৌকনও আছে) ইত্যাদির জন্য কোটি কোটি খরচ করে। না করলে হয়তো ওষুধের দাম সাধারণ মানুষের আরেকটু নাগালের মধ্যে থাকতে পারত।
তৃতীয়ত, ১৪ মার্চ, ২০২৪-এ ইলেকশন কমিশনের দেওয়া তথ্য অনুযায়ী, ৩৫টি ফার্মা কোম্পানি প্রায় ১০০০ কোটি টাকার বন্ড কিনেছে। এবং এই কোম্পানিগুলোর মধ্যে অন্তত ৭টি কোম্পানি আমাদের দেশের দুর্বল পরীক্ষাকাঠামো থাকা সত্ত্বেও নিম্ন মানের ওষুধ তৈরি করার জন্য চিহ্নিত হয়েছিল। ইন্ডিয়ান জার্নাল অফ মেডিক্যাল এথিক্স-এর সম্পাদক অমর জেশানি বলেছেন – “We often see a lax approach by drug regulators, both at state and central level … if pharma companies finance political parties to strike some compromise in regulatory cases at the state level.”
(সূত্রঃ ইন্ডিয়ান এক্সপ্রেস)
নিয়তির কি পরিহাস, যে অরবিন্দ ফার্মার সিইও ইলেকটোরাল বন্ড কেনার জন্য শাসকদলকে ৩৪ কোটি টাকা দিয়েছে সে অরবিন্দ কেজরিওয়ালের বিরুদ্ধে রাজসাক্ষী হতে সম্মত হয়েছে। এ যেন অনেকটা সূর্যমন্ত্রের মতো – “জবাকুসুম, সঙ্কাশং কাশ্যপেয়ং মহাদ্যুতিম্ ধান্তারীং সর্বপাপঘ্নং প্রণতোহস্মি দিবাকরম্।”
টিবির ওষুধের অপ্রতুলতা এবং এবারের বাজেট
১১ মে, ২০২৩-এ পৃথিবীতে অন্যতম মান্য সংস্থা সেন্টার ফর ডিজিজ কন্ট্রোল অ্যান্ড প্রিভেনশন (সিডিসি) সমস্ত ডাক্তারের উদ্দেশ্যে একটি খোলা চিঠি লেখে “TB Drug Supply Interruptions and Shortages” শিরোনামে। আমেরিকার মতো দেশে যেখানে স্বাস্থ্যখাতে জিডিপির ১৮.৪% ব্যয় করা হয় সেখানে যদি এ অবস্থা হয় তাহলে অন্য দেশগুলোর ক্ষেত্রে অবস্থা কি হবে এ ব্যাপারে কিঞ্চিৎ আলোড়ন পড়ে। সিডিসি-র খোলা চিঠিতে লেখা হয় – “Since December 2021, FDA has classified rifampin (RIF) as in short supply”।
আমাদের দেশে হিন্দু সংবাদপত্রে (মার্চ ২৩, ২০২৪) একটি গুরুত্বপূর্ণ খবরের শিরোনাম “TB, HIV patients, activists seek PM’s intervention over frequent shortages of anti-TB drugs”। ২৪ মার্চ, ২০২৪-এ দ্য টেলিগ্রাফ সংবাদ পত্রের খবরের শিরোনাম “Drug-shortage cloud on TB elimination plan: Doctor and patient groups flag risk of treatment failure”। টেলিগ্রাফ-এর খবর অনুযায়ী, জনস্বাস্থ্য অভিযান সংগঠনের সদস্যেরা প্রধানম্নত্রী মোদীর কাছে এ ব্যাপারে হস্তক্ষেপ দাবী করে চিঠি লিখেছেন।
এখানে উল্লেখযোগ্য, সিডিসি-র রিপোর্ট প্রকাশের পরেই (১ অক্টোবর, ২০২৩) ভারত সরকারের প্রেস ইনফরমেশন ব্যুরোর তরফে বিবৃতি দেওয়া হয় – “Myth vs. Facts
Media reports claiming shortage of anti-TB medicines are False, Motivated and Misleading
All anti-TB drugs in the country are available with sufficient stock for time period ranging six months and above
Centre proactively undertakes regular assessments to evaluate the stock positions at various levels, from central warehouses to peripheral health institutes”।
কিন্তু এতসবের পরেও ২০২৪-এর মার্চে এসে ভারতের মতো এত বেশিসংখ্যক টিবি রোগীর আঁতুড়ঘরে আবার ওষুধের অভাব নিয়ে লেখালেখি শুরু হয়েছে। মনে রাখা দরকার, টিবির মতো রোগ সম্পূর্ণত জনস্বাস্থ্যের বিষয়। সংক্রামক এ রোগকে উপেক্ষা করার মতো আস্পর্ধা দেখানো যেমন একদিকে অনৈতিক, তেমনি জাতির জন্য, সম্বলহীন মানুষের জন্য পাপ।
এরকম এক পটভূমিতে এবারের অন্তর্বর্তী বাজেট এবং এর মধ্যে কতটা স্বাস্থ্যখাতে ব্যয়বরাদ্দ হয়েছে তা দেখা যাক।
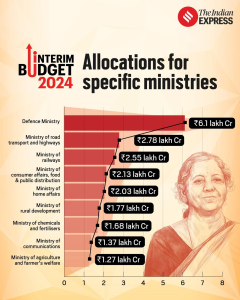
(সূত্রঃ ইন্ডিয়ান এক্সপ্রেস। বোঝা যাচ্ছে বাজেটে বিভিন্নখাতে ব্যয়ের ক্ষেত্রে স্বাস্থ্যের স্থান কোথায়)
(আরেকটি টেবিল – এ থেকে স্বাস্থ্যের স্থান কোথায়)
এবারের অন্তর্বর্তী বাজেট প্রাক-২০২৪ নির্বাচনী প্রস্তুতির বাজেট। ফলে নানা জনমোহিনী সম্ভার সাজানো থাকবে এটাই স্বাভাবিক। স্বাস্থ্যখাতে ব্যয় অন্তর্বর্তী বাজেটের অন্তর্ভুক্ত, যাকে আমরা অভিহিত করছি স্বাস্থ্য বাজেট বলে। কিন্তু আগাম দুয়েকটি বিষয়ে কথা বলা দরকার।
আমরা পরে এ বিষয়ে বিস্তৃত আলোচনা করেছি, প্রাথমিক স্বাস্থ্যব্যবস্থাকে জীবন্ত ও ক্রিয়াশীল রাখা কেন একটি দেশের জনসমষ্টির জন্য এত গুরুত্বপূর্ণ সে প্রশ্নে কিছু আলোকপাত করার প্রয়োজন সমধিক। কিন্তু এ ব্যাপারে সাধারণ পাঠকদের দৈনন্দিন সংবাদমাধ্যম এবং কাগজপত্রে আলোচনা এতই কম যে সমাজের বৌদ্ধিক বিচারে এটা ভাবনার যোগ্য কোন বিষয় হিসেবেই বিবেচিত হয়না।
১৯৮১ সালে ৩৪তম ওয়ার্ল্ড হেলথ অ্যসেম্বলি-র অধিবেশন বসেছিল জেনেভা শহরে – ৪-২২ মে। বিশ্ব স্বাস্থ্যসংস্থার সদস্য সমস্ত দেশ অংশ করেছে। সেখানে ভারতের প্রতিনিধিত্ব করছিলেন তৎকালীন প্রধানমন্ত্রী ইন্দিরা গান্ধী। তাঁর ভাষণে বিশ্ববাসীর সামনে বললেন – আমাদের অত্যুন্নত আধুনিক হাসপাতালের প্রয়োজন রয়েছে। কিন্তু ঊচ্চমূল্যের আরও বেশি টেকনোলজি নির্ভর মেডিসিনের প্রলোভন সামলাতে হবে … প্রাথমিক স্বাস্থ্য সুরক্ষা, দূরত্ব এবং অর্থ উভয় দিক থেকেই, সমস্ত মানুষের নাগালের মধ্যে থাকতে হবে … আমরা চাইব, ভারতে মানুষের দরজায় স্বাস্থ্য পৌঁছক, কেন্দ্রীভূত বৃহৎ হাসপাতাল-মুখী হবার পরিবর্তে। স্বাস্থ্যসেবা শুরু হবে যেখানে মানুষ আছে সেখান থেকে এবং যেখানে সমস্যার শুরু সেখান থেকে।” বললেন – “স্বাস্থ্য ক্রয় করার যোগ্য কোন পণ্য নয়, কিংবা অর্থের মূল্যে কোন পরিষেবা নয়। এটা হল জানার, জীবনযাপনের, অংশগ্রহণের এবং মানুষ হয়ে ওঠার একটি প্রক্রিয়া।” ভারতের তৎকালীনপ্রধানমন্ত্রী কিছু মূল্যবান মতামত দিলেন স্বাস্থ্য, প্রাথমিক স্বাস্থ্যব্যবস্থা, ইত্যাদি নিয়ে। বিশেষ করে যখন বলেন স্বাস্থ্য কোন পণ্যও বা কোন পরিষেবা নয়, “it is a process of knowing, living, participating and being”। আজ প্রায় ৪৫ বছর পরে একবার খোঁজ নিতে হবে স্বাস্থ্যের সরণিতে কোথায় দাঁড়িয়ে আছি আমরা।
২১ মার্চ, ২০২৩-এ WHO (হু)-র তরফে একটি প্রতিবেদন প্রকাশ করা হয়েছিল “Commercial determinants of health” শিরোনামে (https://www.who.int/news-room/fact-sheets/detail/commercial-determinants-of-health)। এ প্রতিবেদনে স্পষ্টভাবে বলা হল – “(১) Commercial determinants of health are the private sector activities that affect people’s health, directly or indirectly, positively or negatively. (২) The private sector influences the social, physical and cultural environments through business actions and societal engagements; for example, supply chains, labour conditions, product design and packaging, research funding, lobbying, preference shaping and others.”
দীর্ঘদিন ধরেই হু যে দৈতাকৃতি, বহুজাতিক কর্পোরেটদের চাপে নিজের স্বাস্থ্যনীতি – ১৯৭৮ থেকে অনুসৃত – ক্রমাগত বদলাতে বাধ্য হচ্ছে, এ সত্য খানিকটা লঘুস্বরে, প্রকারান্তরে মেনে নেওয়া হল হু-র তরফে এ প্রতিবেদনে। ২০১৫ সালে থার্ড ওয়ার্ল্ড নেটওয়ার্ক-এর তরফে একটি বিশেষ সংখ্যাই প্রকাশিত হয়েছিল Resurgence – World Health Organization Corporation?: Resisting Corporate Influence in WHO শিরোনামে (https://www.twn.my/title2/resurgence/2015/298-299.htm)। এ সংখ্যার সম্পাদকীয়তে বলা হয় – “হু-কে ২০১৩ সালে বিল অ্যান্ড মেলিন্ডা গেটস ফাউন্ডেশন ৩০১ মিলিয়ন ডলার অর্থসাহায্য করেছে, যার পরিমাণ আমেরিকার সম্মিলিত ২৯০ মিলিয়ন ডলার অর্থসাহায্যের চেয়ে বেশি।” আরেকটি প্রবন্ধে (David Lege, “WHO shackled: Donor control of the World Health Organisation”) বলা হয় – “Since the 1990s, concern has grown that the integrity and independence of the World Health Organisation (WHO) may be compromised as a result of corporate influence. When in May, the World Health Assembly – the supreme decision-making body of WHO – met in Geneva, much of the debate centred on the funding of WHO and the rules regarding this UN agency’s relationship with the private sector … The outcomes of these tensions will determine the prospects not just for global health but for the democratic vision and for an equitable and sustainable future.”
ন্যাশনাল হেলথ ফ্যামিলি হেলথ সার্ভে (এনএফএইচএস) সরকার এবং রাষ্ট্র-স্বীকৃত সবচেয়ে নির্ভরযোগ্য সমীক্ষা বলে ধরা হয় স্বাস্থ্য, পরিবার, অর্থনৈতিক বিভাজন কীভাবে স্বাস্থ্যের অবনতি ঘটায়, ইত্যাকার বিভিন্ন বিষয়ে অপক্ষপাত আলোকপাত করে বলে। ভারত সরকারের স্বাস্থ্যমন্ত্রক কর্তৃক প্রকাশিত এনএফএইচএস-৫ (২০১৯-২০২১) রিপোর্টে ভারতে রক্তাল্পতা (অ্যানিমিয়া) নিয়ে কিছু অস্বস্তিকর তথ্য সামনে আসে। তথ্যগুলো হল – (১) এনএফএইচ-এস-৪-এ যেখানে ৬ থেকে ৫৯ মাস বয়সী শিশুদের ক্ষেত্রে রক্তাল্পতার হার ছিল ৫৮.৬%, এনএফএইচ-এস-৫-এ তা বেড়ে হয়েছে শহরাঞ্চলে ৬৪.২%, গ্রামাঞ্চলে ৬৮.৩% (গড়ে ৬৭.১%), (২) সবধরনের ১৫ থেকে ৪৯ বছর বয়সী নারীদের হার এনএফএইচ-এস-৪ থেকে এনএফএইচ-এস-৫-এ বেড়ে হয়েছিল ৫৪.১% থেকে ৫৯.১%, (৩) ১৫ থেকে ১৯ বছর বয়সীদের ক্ষেত্রে এর বৃদ্ধি ছিল ২৯.২% থেকে ৩১.১%।
অন্যান্য উদ্বেগজনক তথ্য হল – (১) খোলা জায়গায় মলত্যাগ, সরকারের দাবী অনুযায়ী, যেখানে শূণ্যে ছিল, এনএফএইচ-এস-৫-এ দেখা গেছে প্রায় ১৯% বাড়িতে কোনরকম পাকা টয়লেটের ব্যবস্থাই নেই, (২) ৪০% বাড়িতে পরিষ্কার রান্নার তেলের জোগান নেই। অধিকন্তু, ৫৭% বাড়িতে এলপিজি বা প্রাকৃতিক গ্যাসের কোন সংযোগ নেই। এসব তথ্য কার্যত কেন্দ্রীয় সরকারের বহুল প্রচারিত “উজ্জ্বলা যোজনা” স্কিমকেই প্রশ্নের মুখে ফেলে দেয়। কিন্তু সরকার চায় “পজিটিভ ডাটা”, এবং এর কোন ব্যত্যয় মেনে নেওয়া মুশকিল।
বিশেষ সমস্যা হয়েছিল রক্তাল্পতার ডাটা-সেট নিয়ে – আন্তর্জাতিক মহলে বেশ আলোড়ন পড়েছিল। ল্যান্সেট-এর মতো মান্য মেডিক্যাল জার্নালে এপ্রিল ১৬, ২০২১-এ একটি বৃহৎ স্টাডিতে দেখানো হয়, রক্তাল্পতার দরুন স্বাস্থ্যের ক্ষেত্রে দীর্ঘস্থায়ী প্রভাব পড়ে। যেমন নারী ও শিশুদের ক্ষেত্রে প্রতিরোধ ক্ষমতা কমে যায়, শিশুদের ক্ষেত্রে উপযুক্ত বৃদ্ধির হ্রাস ঘটে, এমনকি মস্তিষ্কের বিকাশের ক্ষেত্রেও এর প্রভাব আছে। আরেকটি গুরুত্বপূর্ণ জার্নাল প্লস (PLoS)-এ ডিসেম্বর ১, ২০২২-এ প্রকাশিত স্টাডির শিরোনাম “Prevalence and determinants of anaemia among men in rural India: Evidence from a nationally representative survey”। এই স্টাডির পর্যবেক্ষণ ছিল – “প্রাপ্ত ফলাফল থেকে জনস্বাস্থ্যের একটি ইস্যু হিসেবে ছেলেদের মধ্যে রক্তাল্পতাকে বিবেচনা করা উচিত। পুরুষদের রক্তাল্পতাকেও নিয়মিত স্ক্রিনিং-এর মধ্যে রাখতে হবে জাতীয় বোঝা কমানোর জন্য।” দেশের শ্রমসম্পদ বাড়াতে হলে এ প্রসঙ্গগুলো একান্ত জরুরি। কারণ বিশ্ব স্বাস্থ্যসংস্থার “সাসটেনেবল ডেভেলপমেন্ট গোল”-এ পৌঁছনোর পথে এগুলো বিশেষ প্রতিবন্ধক।
আমরা নিশ্চয়ই নজরে রাখব যে, এ সমস্যাগুলো জনস্বাস্থ্য, প্রাথমিক স্বাস্থ্যব্যবস্থা এবং “সোশ্যাল ডিটারমিনেন্টস অফ হেলথ”-এর সাথে গভীরভাবে জড়িয়ে আছে। এ ঘাটতি পূরণ করা না গেলে মোট সামাজিক শ্রমসম্পদ তৈরিও ব্যাহত হয়। এখানে যে তথ্যটি আমাদের গোচরে থাকা দরকার তাহ’ল, ন্যাশনাল হেলথ ফ্যামিলি হেলথ সার্ভে-র কাজ করে এবং রিপোর্ট তৈরি করে কেন্দ্রীয় স্বাস্থ্যমন্ত্রকের অধীন ইন্টারন্যাশনাল ইন্সটিটিউট অফ পপুলেশন সায়ান্সেস (আইআইপিএস) নামের একটি স্বয়ংশাসিত সংস্থা। এর অধিকর্তা ছিলেন আন্তর্জাতিক স্তরে স্বীকৃত বিজ্ঞানী কে এস জেমস। অ্যানিমিয়া-সংক্রান্ত এদের স্টাডি কেন্দ্রের বিড়ম্বনার কারণ হবার দরুন কে এস জেমস-কে এক অদ্ভুত যুক্তিতে বরখাস্ত করা হয় ২০২৩ সালের জুলাই মাসে (যদিও পরে বরখাস্তেরর অর্ডার তুলে নেওয়া হয়)। শুধু তাই নয়, এনএফএইচ-এস-৬-এ অ্যানিমিয়াকে অন্তর্ভুক্তই করা হয়নি। আর এবারের বাজেটে একেবারে গোড়ার সমস্যা বাদ দিয়ে “সিকল সেল অ্যানিমিয়া”র গবেষণার জন্য অর্থবরাদ্দ করা হয়েছে। ঘোষণা করা হয়েছে, ২০৪৭ সালের মধ্যে এ রোগটি নির্মূল করা হবে। ২০২১-এর তথ্যানুযায়ী সিকল সেল অ্যানিমিয়ায় ভোগা রোগীর সংখ্যা ২ কোটির আশেপাশে (যদিও তথ্যের বিশ্বাসযোগ্যতা নিয়ে খানিক সন্দেহ আছে)। আর অ্যানিমিয়ায় ভোগা রোগীর ভারতীয় জনসংখ্যার ৬৭.১% পর্যন্ত। এই বিপুলসংখ্যক মানুষের সমস্যা এড়িয়ে গিয়ে এমন একটি রোগের কথা বলা হল যা তুলনায় অনেক কমসংখ্যক মানুষের মাঝে আছে এবং, তদুপরি, আন্তর্জাতিকভাবে বেশ একটি সমীহ জাগানোর মতো খবর।
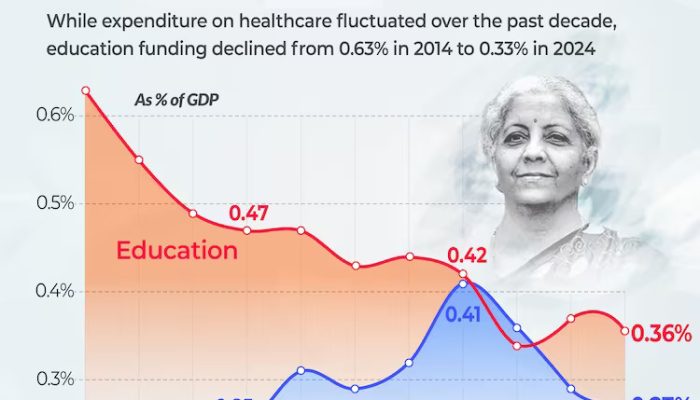
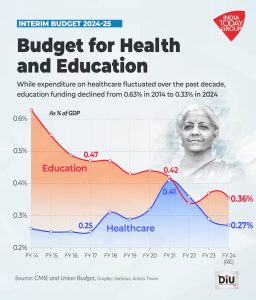
রাষ্ট্রের এবং রাজনৈতিক দলগুলোর কর্মকাণ্ড ও ইস্তেহারে স্বাস্থ্য কখনওই গুরুত্ব পায়নি। এবারে্র হেলথ বাজেটের (২০২৪-২৫) ক্ষেত্রেও একই কথা। জিডিপি-র ২%-ও স্বাস্থ্যের জন্য বরাদ্দ হয়না। এবারেও তার ব্যতিক্রম হয়নি। বিশেষজ্ঞরা সবসময়েই বলেছেন, জিডিপি-র অন্তত ৩% স্বাস্থ্যের জন্য বরাদ্দ করা উচিত। ভারত যেখানে বিশ্বের তৃতীয় শক্তিশালী জিডিপি-র দেশ হতে চাইছে সেখানে একটি তুলনা অনিবার্যভাবেই এসে পড়বে – আমেরিকার স্বাস্থ্যখাতে ব্যয় জিডিপি-র ১৮.৫২%, চিনের ৫.৫৯% এবং জার্মানির ১২.৮১%। আমাদের অর্থমন্ত্রী এবারের অন্তর্বর্তী বাজেটে স্বাস্থ্যের জন্য বরাদ্দ করেছেন ৯০,১৭১ কোটি টাকা। ২০২৩-২৪-এর বাজেটের তুলনায় (৮৬,১৭৫ কোটি টাকা) বরাদ্দ ২.৬% বেড়েছে। কিন্তু এর মধ্যে মুদ্রাস্ফীতিকে হিসেবে রাখা হয়নি। আরেকটি কথা হল, যদি স্বাস্থ্যখাতে জিডিপি-র ২.৫% বরাদ্দ হত তাহলে টাকার পরিমাণ হত ৮,১৯,০০০ কোটি টাকা। বাস্তব হিসেবে, প্রধানমন্ত্রী স্বাস্থ্য সুরক্ষা যোজনায় বরাদ্দ হয়েছে ২,৪০০ কোটি টাকা। গত বাজেটে ছিল ৩,৩৬৫ কোটি টাকা – মুদ্রাস্ফীতির হিসেব ছাড়াই ৩৩% হ্রাস পেয়েছে। সরকারের একটি “ফ্ল্যাগশিপ” প্রোগ্রাম পিএম-অভিম (PM-ABHIM)-এ গতবার যেখানে ছিল ৪,২০০ কোটি টাকা, এবারে বরাদ্দ হয়েছে ৪,১০৭ কোটি টাকা।
উল্লেখযোগ্য ঘোষণা হল, অল্পবয়সী মেয়েদের (৯ থেকে ১৪ বছর বয়সী) জরায়ুর ক্যান্সার রোধের জন্য টিকা দেবার জন্য অর্থবরাদ্দ। কিন্তু গভীরে ভাবলে অনেকের কপালে চিন্তার ভাঁজ পড়বে, এই ভ্যাক্সিন তৈরির জন্য দৈত্যাকৃতি বহুজাতিক কোম্পানিরা ঝাঁপিয়ে পড়বে নাতো? ২২টি নতুন এইমস ধরনের মেডিক্যাল ইন্সটিটিউট তৈরির জন্য অর্থবরাদ্দ করা হয়েছে। গতবছরে এর পরিমাণ ছিল ৬,৮৩৫ কোটি টাকা, এবারে ৬,৮০০ কোটি। গোঁদের ওপরে বিষফোঁড়ার মতো ২০১৪ থেকে তৈরি হওয়া এরকম ১৬টি ইনস্টিটিউট এখনো কার্যত পুরোপুরি চালুই হয়নি। আইসিএমআর-এর গবেষণাখাতে বরাদ্দ হয়েছে ২,৪৩২ কোটি টাকা (গতবারে ছিল ২,৩৬০ কোটি)। এমনকি “পোষণ.২” খাতেও মুদ্রাস্ফীতির হিসেব ধরলে বরাদ্দ কমেছে ১.৭৭%।
কোভিড-কালে আমরা দেখেছি, আমাদের দেশের প্রাথমিক স্বাস্থ্যব্যবস্থা কি ভয়ংকর আঘাতের মুখোমুখি হয়েছিল। কি ভঙ্গুর অবস্থায় আছে। ফলে প্রাথমিক স্বাস্থ্য এবং জনস্বাস্থ্যখাতে ব্যয়বরাদ্দ বৃদ্ধি করা ছাড়া দেশের স্বাস্থ্যকে সুরক্ষিত রাখা অসম্ভব। এ প্রসঙ্গটি এবারের বাজেটে অবহেলিত রইল। (১) ব্যক্তির স্বাস্থ্য তথা “ক্লিনিকাল হেলথ” এবং জনসমষ্টির স্বাস্থ্য তথা “পাবলিক হেলথ”-এর মধ্যে ফারাক করা প্রয়োজন, (২) “কিউরেটিভ হেলথ” এবং “প্রিভেন্টিভ হেলথ”-এর মধ্যে ভারসাম্য রাখাতে হবে, এবং (৩) “ভার্টিকাল” তথা রোগ-নির্ভর চিকিৎসা (প্রধানত আমেরিকান মডেল) এবং “হরাইজন্টাল” তথা জনস্বাস্থ্য-নির্ভর চিকিৎসার মধ্যেকার ফারাক আজ সবার বোঝা জরুরি।
জীবন্ত প্রাথমিক স্বাস্থ্যব্যবস্থা কেন প্রয়োজন?
২০১৭ সালের নভেম্বরের ২ তারিখে চিকিৎসক মহলে মান্য জার্নাল নিউ ইংল্যান্ড অফ মেডিসিন-এ (NEJM, ইম্প্যাক্ট ফ্যাক্টর ১৭৬.০৭৯) প্রকাশিত একটি নিবন্ধে (“Primary care spending rate – A lever for encouraging investment in primary care”) প্রশ্ন তোলা হয়েছিল – “কেন আমেরিকা প্রাথমিক স্বাস্থ্যখাতে আরও বেশি অর্থ বিনিয়োগ করেনা? যেখানে ভুরি ভুরি প্রমাণিত তথ্য দেখিয়েছে যে প্রাথমিক স্বাস্থ্যের জন্য বেশি বিনিয়োগ রোগী এবং স্বাস্থ্যব্যবস্থা উভয়ের জন্যই ভালো। প্রাথমিক স্বাস্থ্যের বেশি বেশি তত্ত্বাবধানের সাথে জড়িয়ে আছে স্বাস্থ্যের জন্য কম খরচ, রোগীর বেশি পরিমাণ সন্তুষ্টি, হাসপাতালে এবং ইমার্জেন্সিতে ভর্তি হবার ঘটনা হ্রাস পাওয়া এবং মৃত্যুর হার কমে যাওয়া। আমেরিকার মধ্যে স্বাস্থ্য পরিষেবার বাজারে যদি প্রাথমিক স্বাস্থ্যের চিকিৎসক বেশি থাকে তাহলে খরচের হার কম হয় আর যত্নের গুণগত মান বেশি হয়।”
এর আগে একই জার্নালে প্রকাশিত একটি প্রবন্ধে (“Primary Care — The Best Job in Medicine?”, আগস্ট ৩১, ২০০৬)-এ বলা হয়েছিল – “মি. বি-র মতো অনেক রোগীর সাথে দীর্ঘকালীন সম্পর্ক গড়ে তোলার সুযোগ প্রাথমিক স্বাস্থ্যের একজন চিকিৎসক হিসবে আমার কাছে একটি পুরষ্কার … আমেরিকার মেডিক্যাল গ্র্যাজুয়েটদের মধ্যে ৩টি প্রাথমিক স্বাস্থ্য ক্ষেত্রে স্পেশালিটি করার (ইন্টার্নাল মেডিসিন, ফ্যামিলি মেডিসিন এবং পেডিয়াট্রিকস) অনুপাত ১৯৯৮ সালের ৫০% থেকে ২০০৬-এ ৩৮%-এ নেমে এসেছে।” আমেরিকায় ইন্সিউরেন্সের ভয়াবহ ফলাফল নিয়ে ২০১৩ সালে NEJM-এ প্রকাশিত একটি নিবন্ধে (“ডেড ম্যান ওয়াকিং”,” নভেম্বর ১৪) একজন কালো, দরিদ্র মানুষের মানুষের ইন্সিউরেন্স না থাকার জন্য ক্যান্সারের কারণে প্রায় বিনা চিকিৎসায় মারা যাবার অন্তিম পর্যায়ে দু’জন চিকিৎসক সখেদ মন্তব্য করেছিলেন – “We find it terribly and tragically inhumane that Mr. Davis and tens of thousands of other citizens of this wealthy country will die this year for lack of insurance.”
জানুয়ারির ১০ তারিখে (২০২৩) বিশ্বখ্যাত টাইম ম্যাগাজিনে (একসময়ে পাঠক সংখ্যা ৩০,০০,০০০ অব্দি ছিল) একটি দীর্ঘ প্রতিবেদন প্রকাশিত হয়েছে “The Coming Collapse of the U.S. Health Care System” শিরোনামে। এ প্রতিবেদনের শুরুতে খানিকটা বর্ণনার ঢং-এ বলা হয়েছে – “সকাল ৪টে বাজে, এবং আপনি জেগে উঠলেন যেন বুক ভেঙ্গে যাবে এরকম এক ব্যথা নিয়ে। আপনার পরিবার ৯১১ নম্বরে (ইমার্জেন্সির ক্ষেত্রে সাহায্যের জন্য আমেরিকার সার্বজনীন নম্বর) ফোন করল। প্রায় সঙ্গে সঙ্গেই প্রশিক্ষিত প্যারামেডিকেরা (চিকিৎসকের সাহায্যকারী বাহিনী) চলে এল এবং ডায়াগনোসিস করল এটা হার্ট অ্যাটাক। তারা আপনাকে জানাল, আপনাকে ৪৫ মিনিট দূরে নিয়ে যেতে হবে কারণ গত কয়েক মাসে ২টি স্থানীয় হাশোপাটাল বন্ধ হয়ে গেছে। এমনকি হাসপাতালে এসে পৌঁছনোর পরে দেখা গেল অস্বাভাবিক রকমের ঠাসাঠাসি ভিড় এবং হাসপাতাল থেকে জানানো হল আপনার জন্য হাসপাতালে কোন আইসিইউ বেড খালি নেই। কারণ স্টাফের অভাবে ৫০% আইসিইউ বেড ব্যবহার করা যাচ্ছেনা, অন্য বেডগুলো ইমার্জেন্সি রোগীতে ভর্তি। এরকম দুঃস্বপ্নের রাত অতিমারি-উত্তর সময়ে আমাদের দেশের হেলথ কেয়ার দেবার ক্ষেত্রে নিতান্ত পরিচিত ঘটনা। পৃথিবীর অন্যতম ধনী দেশ যেখানে আধুনিকতম চিকিৎসার সুযোগ সুবিধে এবং সর্বাধুনিক আবিষ্কার রয়েছে সেখানে সাধারণ মানুষের প্রত্যাশায় এরকম কোন মারাত্মক “প্রত্যাশা” নেই।” এটুকু পড়ার পরে যেকোন পাঠকের মনে হতে পারে – এ তো আমেরিকা নয়, ভারতের দৈনন্দিন অভিজ্ঞতার প্রতিচ্ছবি দেখছি! আমেরিকায় যদি এ চিত্র হয় তাহলে ভারতের অবস্থা অনুমানক্ষমতার হাতে ছেড়ে দেওয়াই ভাল।
ওই প্রতিবেদনে পরে বলা হল, “অতিমারি-উত্তর এরকম দুঃস্বপ্নের কারণ বহুবিধ। যেভাবে স্বাস্থ্য পরিষেবার সাথে যুক্ত পেশাদারদের যেভাবে দেখা হত ও মূল্যায়ন করা হত, অতিমারির পরিণতিতে এ অবস্থান পরিবর্তিত হয়েছে। অতিমারির উত্তুঙ্গ সময়ে এদেরকে বীর হিসেবে গণ্য করা হত, যারা নিজেদের জীবন তুচ্ছ করে কমিউনিটিকে বাঁচিয়েছে। কিন্তু এখন পরিস্থিতি ভিন্নরকম। নিউ ইয়র্ক শহরে প্রায় ৭,০০০ নার্সের ধর্মঘট শোচনীয় অবস্থার প্রতীকী প্রকাশ।” পরিশেষে বলা হয়েছে, “আমরা যদি স্বাস্থ্য পরিষেবার ক্ষেত্রে মানুষের জন্য বিনিয়োগ না বাড়াই এবং মানুষকে মূল্য দিতে না শিখি, তাহলে এই সুড়ঙ্গের শেষে কোন আলোর রেখা দেখতে সমর্থ হব না।” আমাদের অভ্যস্ত কানে এ কথাগুলো যেন দৈব বাণীর মতো শোনায়। প্রসঙ্গত, নার্সদের বিক্ষোভ কেবলমাত্র আমেরিকাতে সীমাবদ্ধ নয়। ইংল্যান্ডে “Thousands of nurses beginning two-day strike – and walkout will be much bigger than last month” (Sky News, 18 January, 2023)
কার্যত কয়েকটি বিষয়কে জ্বলন্তভাবে সামনে এনেছে – (১) প্রাথমিক স্বাস্থ্যকেন্দ্রের অভাব – আমেরিকার ৪৫ মিনিটের পথ অতিক্রম করার মাঝে যে কয়েকটি স্বাস্থ্যকেন্দ্র ছিল সেগুলো বন্ধ হয়ে গেছে, (২) সর্বক্ষণের চিকিৎসকের পরিবর্তে স্বল্পমেয়াদী চুক্তিতে ডাক্তার নিয়োগ শুরু হয়েছে, এবং, সর্বাধিক গুরুত্বপূর্ণ, (৩) স্বল্পকালীন চুক্তিতে ডাক্তার নিয়োগের ফলে “চিকিৎসক-রোগী সম্পর্ক গড়ে ওঠার সময় পায়না”।
ক্লিনিক্যাল হেলথ তথা ব্যক্তির স্বাস্থ্য এবং পাব্লিক হেলথ তথা জনস্বাস্থ্য এ দুয়ের মাঝে বিস্তর ফারাক – দুটি আলাদা দর্শনের জগৎ। আমরা আমাদের মেডিক্যাল কলেজগুলোতে ৫-৭ বছর বা তার বেশি সময় ধরে যা শিখি তা হল একজন ব্যক্তি রোগীকে সবচেয়ে ভালোভাবে কি করে চিকিৎসা করা যায়। এখানে জনস্বাস্থ্য বা জনতার স্বাস্থ্য একেবারেই অনুপস্থিত। ফলে পাস করে বেরনো চিকিৎসক সমাজের মানসিক অবস্থানে এবং সামাজিক দর্শনে ক্লিনিক্যাল হেলথের ছাপ রয়ে যায় কিংবা এ ছাপ রয়ে যায় চিকিৎসকের চেম্বারে অথবা সরকারি কিংবা প্রাইভেট হাসপাতাল বা ক্লিনিকে রোগীর চিকিৎসার মাঝে – এক দুর্মর ছাপ। পাবলিক হেলথ এখানে দুয়োরাণী। একটা উদাহরণ হচ্ছে, এ মুহূর্তে ভারতে ৩০,০০,০০০-এর বেশি মানুষ মারাত্মক এবং মারণান্তক সিলিকোসিস রোগে ভুগছে। এ রোগ আমাদের প্রায় পড়ানো হয়না বললেই চলে। এ রোগ দরিদ্র হবার রোগ, দারিদ্র্যের অভিশাপের রোগ – কৃষিতে সংকুলান না হবার জন্য পেটের দায়ে খাদানের কাজ কিংবা বিভিন্ন ক্রাশার নিয়ে কাজ করার রোগ।
ভারতের ক্ষেত্রে, ২০১৬ সালে সংসদীয় কমিটির প্যানেল রিপোর্ট অনুযায়ী (২০২৩-এর রিপোর্ট আমার হাতে নেই), প্রতি ১০,১৮৯ জন মানুষের জন্য ১ জন সরকারি ডাক্তার, প্রতি ২,০৪৬ জনের জন্য সরকারি হাসপাতালে একটি বেড বরাদ্দ এবং প্রতি ৯০,৩৪৩ জনের জন্য একটি সরকারি হাসপাতাল – এই হচ্ছে সেসময় পর্যন্ত স্বাস্থ্যের চিত্র। ২০২০ সালের মার্চ মাসের একটি রিপোর্ট অনুযায়ী, ১৩৭ কোটি মানুষের জন্য সরকারি হাসপাতালে বেড রয়েছে ৭,১৩,৯৮৬টি। এর অর্থ দাঁড়ায়, প্রতি ১০০০ ভারবাসীর জন্য ০.৫টি করে বেড। বিহারে আবার এই সংখ্যা ১০০০-এ ০.১১, দিল্লিতে ১.০৫ – বৈষম্য সহজেই চোখে পড়ে। এরসাথে যুক্ত করতে হবে, হু-র দেওয়া হিসেব অনুযায়ী, এইমস থেকে পাস করে বেরনো ৫৪% ডাক্তার বিদেশে পাড়ি দেয়। এরকম পরিস্থিতিতে জনস্বাস্থ্য এবং প্রাথমিক স্বাস্থ্যব্যবস্থাকে রাষ্ট্রের নিয়ন্ত্রণে নিয়ে আসতে হবে। স্বাস্থ্যকে মৌলিক মানবাধিকার হিসেবে প্রতিষ্ঠা করতে হবে। করোনা পরবর্তী সময়ে জনসমাজের গর্ভ থেকে এ দাবী আরও জোরদার হয়ে ওঠা দরকার।
এবারের বাজেটে প্রাথমিক স্বাস্থ্যের ব্যাপারে কি পদক্ষেপ নেওয়া হবে, এ বিষয়ে কোন নির্দিষ্ট দিশা বা বক্তব্য নেই। কিন্তু স্বাস্থ্য সুরক্ষিত হবার চাহিদা তো সবার।











The article highlights the issues of political funding and the resultant relaxation to corporates. WHO is no exception. With time, these things are coming into the limelight. Would be nice, if the conditions under which Right to Health has been provided to the rights holders by the providers in some countries could be highlighted. Overall, the perspective has been explained nicely by Dr Jayanta Bhattacharya. Keep it up.
প্রাথমিক স্বাস্থ্য নিয়ে বলতে গেলে বিবেচনা করে দেখতে হয় যে কতজন মানুষ এবং কে কিভাবে তার নাগাল পাচ্ছে। যেমন ধরা যাক, ভারতের ক্ষেত্রে প্রাথমিক স্বাস্থ্য ভারতে কত মানুষের কাছে পৌঁছেচে বা সুলভ সেইটা মাপতে গেলে ambulatory care sensitive hospitalisation (ACSH) এর তথ্য দেখতে হয়। ২০০৮-২০০৯ সালে বসু এবং ব্রিনসন এ নিয়ে একটি প্রামাণ্য গবেষণা করেছিলেন, এখানে দেয়া রইল (১) |
ধরা যাক চারটে কি পাঁচটা অসুখ দেখা গেল, যেগুলোর আউটডোরে চিকিৎসা করলে মানুষকে হাসপাতালে ভর্তি হতে হয়না, কিন্তু স্বাস্থ্য ব্যবস্থা যদি সাধারণ মানুষকে চিকিৎসার নাগাল পাবার বন্দোবস্ত না করে, আর রোগী যদি তার নাগাল না পায়, বা সে চিকিৎসা এতটাই ব্যয়সাধ্য হয়ে দাঁড়ায় যে লোকে আউটডোরে চিকিৎসা না করাতে যায় বা প্রাথমিক চিকিৎসকের কাছে না যায়, তাহলে কালক্রমে সেই সব অসুখের কারণে এমন সব উপসর্গ দেখা দেবে যে মানুষ হাসপাতালে ভর্তি হতে বাধ্য হবে। এতে করে হাসপাতাতে ভর্তি হওয়া লোকের সংখ্যা বাড়বে, এবং তাকে সামলানোর জন্য সরকারকে আরো বেশী হাসপাতাল তৈরী করতে হবে।
দু একটা অসুখের উদাহরণ, যেমন টাইপ টু ডায়াবিটিস। একে যদি আউটডোরে ঠিক মতন চিকিৎসা করা যায়, তাহলে অচিকিৎসিত মানুষের যে ধরণের সমস্যা নিয়ে ডায়াবিটিস রোগী হাসপাতালে ভর্তি হন, তার প্রয়োজন হবে না, বাড়িতে, সাধারণের মধ্যেই তার চিকিৎসা সম্ভব। কিন্তু সেইটা না হলে পায়ের গ্যাংগ্রিন, অন্ধত্ব, আরো অনেক কিছু দেখা দেবে যার চিকিৎসা প্রাথমিক চিকিৎসার আওতার বাইরে। এরকম আরেকটি অসুখ হাঁপানী। একেও প্রাথমিক চিকিৎসায় নিয়ন্ত্রণে রাখা যেতে পারে, কিন্তু সেটি না হলে তার যে সমস্যা, তার চিকিৎসার জন্য হাসপাতাল ছাড়া গতি নেই |
এত কথা লেখার উদ্দেেশ্য প্রাথমিক চিকিৎসা দেশে বা সমাজে কতটা গুরুত্ব পায়, তার উত্তর পেতে গেলে কত মানুষ ACSH এর আওতায় এলেন তার একটা খতিয়ান দেখলে বোঝা যাবে। যদি দেখা যায় যে দেশে কালক্রমে উত্তরোত্তর এই ধরণের অসুখের কারণে হাসপাতালে ভর্তির হার বাড়ছে, এবং তার সঙ্গে পাল্লা দিয়ে সুপারস্পেশালিটি হাসপাতালের রমরমা, তখন মালুম হয় যে দেশে বা চিকিৎসাব্যবস্থায় প্রাথমিক স্তরকে ততটা গুরুত্ব দেয়া হচ্ছে না।
এখন প্রাথমিক চিকিৎসাকে খাটো করে তৃতীয় পর্যায়ের চিকিৎসায় (tertiary care) যদি অর্থ ব্যয করা হয়, তো এতে লাভ কাদের?
প্রাথমিক চিকিৎসক, জিপি দের নয়। তাঁরা চাইবেন যত বেশী মানুষ তাঁদের কাছে উপকৃত হন, তত ভাল স্বাস্থ্যব্যবস্থা গড়ে উঠতে পারে।
এতে সাধারণ মানুষের লাভ নেই, কারণ তাদের পক্ষে বহুকাল সহজে সুস্থ থাকাটাই বাঞ্ছনীয়, খরচসাপেক্ষ চিকিৎসায় নয়।
যে সব ওষুধ কোমপানি স্বল্পমূল্যে ওষুধ বেচে দু পয়সা কামাচ্ছে, তাঁদেরও লাভ নেই,
এমনকি সরকারের স্বাস্থযদপ্তরেরও লাভ নেই এতে কারণ চিকিৎসা যত বেশী প্রাথমিক চিকিৎসাকেন্দ্রিক হবে তত সুষ্ঠুভাবে স্বাস্থ্যব্যবস্থা চলবে, সরকারী হাসপাতালগুলোর ওপর চাপ কমবে।
তাহলে কাদের লাভ?
বড় ফার্মা, বড় সুপারস্পেশালিটি হাসপাতাল, দালাল, ফড়ে, তাদের বহুজাতিক বড় ফারমা, তাদের ক্ষতি। তারা এ কাজ সরকারকে করতে দেবে কেন?
যেখানে সরকারের তরফে প্রাথমিক স্বাস্থ্যকেন্দ্রের খাতে অর্থ বরাদ্দ কমিয়ে সুপারস্পেশালিটি হাসপাতালের পেছনে অর্থ ব্যয করা হচ্ছে, সেখানে বোঝা যায় যে সরকারী তরফে একটি ইচ্ছাকৃতভাবে প্রাথমিক স্বাস্থ্যবযবস্থাকে কিছুটা দুর্বল করে দেয়ার ব্যাপার রয়েছে।
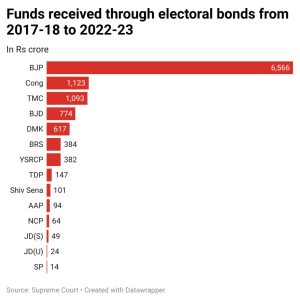
ইলেকটোরাল বণ্ডের দাতার আর গ্রহীতার তালিকা দেখলেই ব্যাপারটা মালুম হবে।
(১) https://www.crd.york.ac.uk/crdweb/ShowRecord.asp?ID=32008100311
very true indeed. we all know that the success of any programme depends on many factors and political willingness is one of them. to get health service by the Govt. is our fundamental right. we, the so called concious, educated people neither comply with the fundamental duties nor with the rights. Govt. taking the advantage of our so called awareness. 😢😷