আগের কিস্তিতে বোঝানোর চেষ্টা করেছি যে ভেন্টিলেটরের ইতিহাস পড়লে বোঝা যায়, মানুষের ভালো করার, বিশেষ করে, শিশুদের বাঁচিয়ে তোলার শুভ ইচ্ছা নিয়েই যন্ত্রটির উদ্ভাবন এবং পরিমার্জন হয়ে এসেছে। প্রধানতঃ কি কি রোগের ক্ষেত্রে ডাক্তার রা ভেন্টিলেটরের কথা তুলে থাকেন তাও লিখেছি। এই রোগগুলি প্রামাণ্য। মাঝে মাঝে রোগ ছাড়াও কিছু আপাতকালীন স্থিতি তৈরি হয়, সে সব নিয়ে লিখতে আর একটি পুরো কিস্তি লাগবে। অন্য কোন সময়ে আলোচনা করা যাবে।
এবার তাহলে আসি আজকের আলোচনায়। রোগীকে একবার ভেন্টিলেশনে দিলে আর বেঁচে ফেরত আসে না। এই ধারণা কতটা সত্যি ?
প্রথমতঃ ছড়িয়ে ছিটিয়ে থাকা ছোটখাটো কিছু সহজলভ্য পরিসংখ্যান দেখা যাক। খুব বিরক্তিকর ও কখনো কখনো দুর্বোধ্য হলেও, পরিসংখ্যান অনেক পরিষ্কার ধারণা দেয়।
- আমেরিকার মত উন্নত স্বাস্থ্যসেবার দেশেও গড়ে বছরে ৮ লক্ষ মানুষ ICU তে ভেন্টিলেশনে যান। খুবই বোকার মত যুক্তি মনে হলেও, ভেবে দেখার বিষয় যে, নিশ্চয়ই এই ৮ লক্ষ মানুষই মরে যান না।
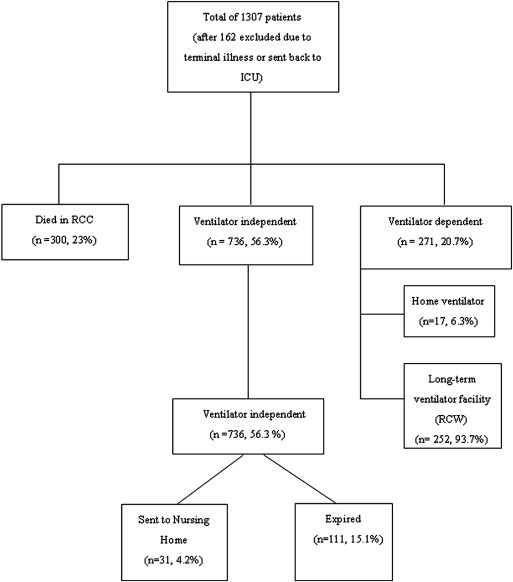
২৭ বছর আগে ১৯৯৩ সালে, একটি article বেরিয়েছিল বিখ্যাত Chest পত্রিকায়। চিকিৎসক স্টফার এবং তাঁর আরো পাঁচ সঙ্গী নিজেদের হাসপাতালেরই ৩৮৩ জন রেস্পিরেটরি কেয়ার ইউনিট রোগী, যাঁরা ভেন্টিলেশনে গেছেন, তাঁদের পরিসংখ্যান নিয়ে দেখেন ৬২% রোগীকে ভেন্টিলেশন থেকে মুক্ত করা গেছে, তারপর ৪৬%, ICU থেকে ছাড়া পেয়ে জেনারেল ওয়ার্ডে গেছেন, শেষে ৪৩% রুগী হাসপাতাল থেকে ছুটি পান। - তাইওয়ানের একটি হাসপাতালের ২০০৯ সালে একটি পরিসংখ্যান বলছে, ১৩০৭ জনের মধ্যে ৩০০ জনের মৃত্যু হয়েছে। বাকীদের মধ্যে ৭৩৬ জন ভেন্টিলেশন থেকে মুক্ত হয়েছেন। তাদের মধ্যে পরে অবশ্য কোন না কোন কারণে মৃত্যু হয়েছে ১১১ জনের। আর বাকী ২৭১ জন দীর্ঘকালীন ভাবে ভেন্টিলেটর অবলম্বী হয়ে পড়েন ।
ভারতেও এরকম হিসেব নিকেশ হয়েছে বৈকি। ভারতীয় ফিজিশিয়ানদের জার্নাল JAPI-তে প্রকাশিত হয়েছে মহারাষ্ট্রের KEM হাসপাতাল ও Seth G.S হাসপাতালের মিলিত একটি পরিসংখ্যান ২০১৫ সালে। উল্লেখযোগ্য ভাবে এই হাসপাতালে ভর্তি ICU রোগীদের গড় বয়স ছিল মাত্র ৩২ বছর। ICU তে ভর্তি ১১৫০ জন রোগীর মধ্যে যে ৩৯৭ জন ভেন্টিলেশনে যান তাঁদের ৫৭.৭৫% ই ভেন্টিলেশন থেকে মুক্ত হয়েছেন। এ সমস্ত article ই ইন্টারনেটের কল্যাণে এখন হাতের মুঠোয়। সবাই পড়ে দেখতে পারেন।
সাফল্যের হার যদিও আকাশছোঁয়া নয়, কিন্তু মৃত্যুর হাত থেকে বেঁচে ফিরতে হলে ডাক্তার আর অসুস্থ মানুষের হাতে রোগের সঙ্গে লড়াই করার জন্য ভেন্টিলেটর একটি অস্ত্র বৈকি।
এবার দ্বিতীয় প্রশ্ন। তাহলে,রোগ ঠিক কি অবস্থায় পৌঁছলে ডাক্তাররা ভেন্টিলেশনে দেবার কথা বলেন? সব সময় কি শেষ অবস্থায়?
এই প্রশ্নের উত্তর বোধ হয় এভাবে দেওয়া যায়।
শেষ অবস্থায় পৌঁছলেও বটে,আবার শেষ অবস্থা যাতে না আসে,তাকে আটকে রাখার চেষ্টার জন্যও বটে।
আগের কিস্তিতে লেখা পঁয়ত্রিশ বছরের রজতের উদাহরণেই আসা যাক। নিউমোনিয়ার সংক্রমণে তার ফুসফুসের ভেতরে গ্যাসের আদানপ্রদানে অসুবিধা হচ্ছে। অক্সিজেন রক্তে মিশ্রিত হতে পারছে না। তাতে শরীরের অন্যান্য অঙ্গেও অক্সিজেন সরবরাহ কম হবে। মস্তিষ্কেও। এটাই প্রধান সমস্যা। রজতের ফুসফুস একমাত্র স্মোকিং ছাড়া, অন্য কোন রোগে ক্ষতিগ্রস্ত বা জরাগ্রস্ত নয়।যেমন টিবি, সিওপিডি বা পালমোনারি ফাইব্রোসিস। তার অন্য কোন দীর্ঘস্থায়ী অসুখ যেমন, ডায়াবেটিস নেই। কাজেই, যদি রজতের শরীরে সংক্রমণকারী ব্যাকটেরিয়াটিকে এন্টিবায়োটিক দিয়ে মেরে ফেলা যায়, এবং তার ফুসফুসে অক্সিজেন সরবরাহ করার জন্য সোজাসুজি ফুসফুসের ভেতরে চাপ দিয়ে অক্সিজেন ঢোকানো যায়, তাহলে রজতের ভালো হয়ে যাবার সম্ভাবনা একজন ডায়াবেটিক বা টিবি আক্রান্ত সমবয়সীর থেকে বেশী। ভেন্টিলেশন থেকে মুক্ত হবারও সম্ভাবনা বেশী। আবার এই একই নিউমোনিয়া যদি একজন ষাটোর্ধ্ব মানুষের হয়, তাঁর ক্ষেত্রে ভেন্টিলেশন থেকে মুক্ত হবার সম্ভাবনা রজতের চেয়ে কম হবে।
আসলে বিজ্ঞানভিত্তিক গবেষণা করে আজ অবধি চিকিৎসাশাস্ত্রে যা লেখাপড়া হয়েছে, তাকে যথা বিধি প্রয়োগ করে, এই সম্ভাবনাটির ওপর আশা করে থাকা ছাড়া আর বিশেষ কিছু করার থাকে না ডাক্তারদের হাতে।
রজতের ক্ষেত্রে তাঁর বাবা, যদি তৎক্ষণাৎ ভেন্টিলেশনে সম্মতি দিয়ে দেন, তাহলে সমস্ত পদ্ধতি, পরিকল্পনা করে সুচারু ভাবে করা যাবে। একে বলে “ইলেক্টিভ ভেন্টিলেশন”। হাতে সময় নিয়ে। সমস্ত জোগাড়যন্ত্র করে।
আসলে ভেন্টিলেটর মেশিনের সঙ্গে যুক্ত করতে হলে, প্রথমে শ্বাসনালীতে একটি টিউব পরাতে হয়। প্রক্রিয়াটি ডাক্তারের অভিজ্ঞতা ও দক্ষতার ওপর অনেকটাই নির্ভর করে। ইলেক্টিভ ভেন্টিলেশনের ক্ষেত্রে দেখা যায়, ডাক্তার-নার্সদের ভুলভ্রান্তি কম হয়, তাড়াহুড়ো হয় না, শ্বাসনালীতে শ্বাসের টিউব পরানোর সময় রোগীকে ব্যথা উপশম আর ঘুমের ওষুধ পর্যাপ্ত পরিমাণে দেওয়া যায়, ভালোভাবে মুখগহ্বরের ভেতর থেকে কফ, থুতু, লালা, বমি, ইত্যাদি পরিষ্কার করা যায়। রোগীর হৃদপিন্ডের কাজকর্ম আর মস্তিষ্কের ওপর চাপ কম হয়।অর্থাৎ সোজা কথা, জটিলতা কম হয়।
কিছু স্নায়ুদৌর্বল্যের অসুখেও দরকার পড়ে ইলেক্টিভ ভেন্টিলেশন। যেমন গুলেন-বেরি সিন্ড্রোম, মায়েস্থেনিয়া গ্রেভিস, কিছু বিষক্রিয়া, নিউরোটক্সিক সাপের কামড়। এ ক্ষেত্রে কিছু কিছু শারীরিক লক্ষণ দেখে ধারণা করা যায় যে, শ্বাসের গতি ও মাংসপেশি সঞ্চালন কম বা অপর্যাপ্ত হচ্ছে। তাতে কার্বন ডাই অক্সাইড জমে যাচ্ছে। সেটা বের করার জন্য ভেন্টিলেশন দরকার।
এছাড়া থাকে ব্রেনের কিছু গুরুত্বপূর্ণ অংশে রক্ত চলাচল বন্ধ হয়ে গিয়ে ইশ্চিমিক স্ট্রোক। তাতে গলার ও জিভের মাংসপেশীর দুর্বলতার জন্য আচ্ছন্ন অবস্থায় নিজেরই পাকস্থলীর ক্ষরণ, বমি ও মুখনিঃসৃত লালা, ফুসফুসের মধ্যে ঢুকে যায়। এখানেও CT scan বা MRI দেখে আগে থেকে বোঝা যায় যে এই সমস্যা হতে পারে। তখনও ডাক্তাররা আগে থেকেই শ্বাসনালীতে টিউব পরানোর কথা ও ভেন্টিলেশনে দেবার কথা বলেন।
কিছু জটিল অস্ত্রোপচার এবং নিউরোসার্জারির পরও রোগীকে কিছুক্ষণ বা কিছুদিনের জন্য ভেন্টিলেশনে রাখা হয়। মস্তিষ্কের অস্ত্রোপচারের পর অনেক সময় দীর্ঘকালীন ভেন্টিলেশনের দরকার পড়ে৷ এসব ক্ষেত্রেও আগে থেকে ডাক্তাররা ভেন্টিলেশনের কথা বলেন৷
….
ইমার্জেন্সি ভেন্টিলেশন ও হয়?
নিশ্চয়ই হয়। ধরা যাক, কারো ম্যাসিভ হার্ট এটাক বা ব্রেনে রক্তক্ষরণ বা হেমারেজিক স্ট্রোক হল। এতে হঠাৎ করে জ্ঞান হারিয়ে ফেলতে পারে মানুষ। জিভ গলার ভেতরে পিছনের দিকে ঢলে পড়ে শ্বাসনালীকে বন্ধ করে দেয়। অচেতন অবস্থাতেও রোগী শ্বাস হয়তো নিজে নিতে পারে, কিন্তু নিজের জিভটাই এক্ষেত্রে অক্সিজেন ঢোকার রাস্তাটাই বন্ধ করে দেয় যে! হাসপাতালে থাকলে এক্ষেত্রে ইমার্জেন্সি ঘোষণা হয় এবং আপৎকালীন পরিস্থিতিতে শ্বাসনালীতে টিউব পরানো হয়।
আরেকটি সময়েও তড়িঘড়ি শ্বাসনালীতে টিউব ঢোকাতে হয়। সেটি হল বন্ধ হয়ে যাওয়া শ্বাসক্রিয়া ও স্তব্ধ হৃদপিণ্ডকে সচল করার জন্য। যাকে বলে কার্ডিওপালমোনারি রিসাসিটেশন।
স্ট্রোক বা হার্ট এটাকে মানুষ সুস্থ হবে কিনা, সেটা অনেকটাই নির্ভর করে, রোগটি কতটা বাড়াবাড়ি অবস্থায় রয়েছে তার ওপর, ভেন্টিলেটরের ওপর নয়। ভেন্টিলেটর এক্ষেত্রে শ্বাসনালী খুলে রেখে শ্বাস দেওয়ার কাজ করে কেবল।
আর কার্ডিওপালমোনারি রিসাসিটেশন হচ্ছে, একেবারে আক্ষরিক অর্থে মরে যাওয়া মানুষকে বাঁচিয়ে তোলার বেপরোয়া প্রচেষ্টাই একরকম। শেষ চেষ্টা। এক্ষেত্রে যখন ভেন্টিলেশন দেওয়া হয়, তার থেকে মুক্ত হবার সম্ভাবনা অনেকটাই কম।
সুতরাং, একেবারে শেষ অবস্থায় অর্থাৎ নিশ্চিত মৃত্যুকে ঠেকাতে ভেন্টিলেশনে দেওয়া হয়, এটা ঠিক কথাই, কিন্তু প্রতিটি রোগীর ক্ষেত্রে কথাটি খাটে না। অনেক রোগীর ক্ষেত্রেই আগে থেকে পরিকল্পনা করে, ক্লিনিকাল জাজমেন্টের ওপর ভিত্তি করে, এই সিদ্ধান্ত নেওয়া হয়।
যে সমস্ত মাপকাঠিগুলো ভেন্টিলেশনে দেবার সময় বিচার করে দেখা হয়, তা হল-
- রোগীর বয়স। শিশু বা বৃদ্ধ হলে জটিলতা বেশী।
- ফুসফুসের ক্রনিক অসুখ আছে কি নেই। যেমন সিওপিডি তে “বাইপ্যাপ মেশিন” ভালো কাজ করে। সব সময় শ্বাসনালী তে টিউব দিতে হয় না।
- রক্তচাপ। রক্তই অক্সিজেনের বাহক। জীবাণু সংক্রমণে অনেক সময় রক্তচাপ কমে গিয়ে সেপ্টিক শক দেখা দিতে পারে।
- ডায়াবেটিস বা অন্যান্য ক্রনিক অসুখ।
- আগে থেকে থাকা হার্টের সমস্যা, যেমন হার্ট ফেলিওর। এক্ষেত্রেও নন-ইনভেসিভ ভেন্টিলেশন বা ‘বাইপ্যাপ মেশিন’ বা বাইরে থেকে চাপ দিয়ে অক্সিজেন দেওয়া যায়।
- শরীরের পুষ্টি।
- গলার, জিভের ও বুকের মাংসপেশির শক্তি।
- রোগীর স্নায়বিক অবস্থা ও চেতনা।
- রোগের একেবারে প্রত্যন্ত অবস্থা বা টার্মিনাল স্টেজ কিনা।
- ট্রান্সপ্লান্টের রোগী যারা নিয়মিত ইমিউনোসাপ্রেসেন্ট ওষুধ খান, তাদের ক্ষেত্রে একেবারে শুরুতেই শ্বাসনালীতে টিউব দেবার কথা ভাবা হয় না।
(বাইপ্যাপ মেশিন ও গলায় টিউব ছাড়া নন-ইনভেসিভ ভেন্টিলেশনের ব্যাপারে আগামী কিস্তি গুলোয় আলোচনা করব।)
এই প্রত্যেকটি কারণ ডাক্তাররা খতিয়ে দেখে ভালো ও মন্দ দুটো দিকই তুলে ধরেন আত্মীয়দের কাছে। আসল উদ্দেশ্য থাকে দুটি-
১) প্রাণ বাঁচানো
২) জটিলতা কম করা।
দেখা গেছে ভেন্টিলেশনে দেবার সিদ্ধান্ত নিতে যত দেরী হয়, তত জটিলতা বাড়ে। কয়েকটি মিনিট বা কয়েকটি ঘন্টার দেরীতে অনেক সময়েই অক্সিজেনের অভাবে এমন “cell injury” হয় অর্থাৎ কোষের বিপাক ক্রিয়া ও অভ্যন্তরীণ গঠনের ক্ষতি হয়ে যায় যে, তার পর ভেন্টিলেশনে দিয়েও, আরো হাজার ওষুধ, হাজার প্রার্থনার পরও করার কিছু থাকে না।
বেশীর ভাগ ক্ষেত্রেই, ডাক্তার যখন বলছেন, ভেন্টিলেশন লাগবে, এত বড় একটা সিদ্ধান্ত তিনি নিজে ভেবেচিন্তে নিয়ে, তবেই আত্মীয়দের সামনে রাখেন। ICU-তে ডিউটিরত একজন ডাক্তারের মনে আত্মীয়দের মতই প্রায় একই রকম উৎকন্ঠা থাকে রোগীর প্রাণের জন্য।
এই বিশ্বাসটুকু মানুষের মনে ফেরানোটা আজ এই দেশ-কালে, ভেন্টিলেটরের কলকব্জা বোঝার চেয়েও বেশী জরুরি।
পরবর্তী কিস্তিতে আলোচনা করব, ডাক্তাররা কেন ভেন্টিলেশনে দেবার সম্মতির জন্যে সই করতে বলেন? আবার অসম্মতি থাকলেও কেন সেই মর্মে সই করতে বলেন? “কনসেন্ট” কথাটির গুরুত্ব কতখানি?








A good approach to educate people and to break misconceptions about ventilator
চমৎকার ভাই । উপকৃত হচ্ছি
পালমোনারি ফাইব্রোসিস এর পেশেন্ট।যার পরবর্তীকালে স্টেজ ফোর লাং ক্যানসার ডিটেক্টেড হয়।তাকে ভেন্টিলেশনে দেওয়া টা কতটা আশাপ্রদ?
পালমোনারি ফাইব্রোসিস এর ওপরে স্টেজ 4 লাং ক্যানসার এই কথা দুটি ই বুঝিয়ে দিচ্ছে কতটা জটিল অবস্থা। Stage 4 lung cancer রোগীর 5 yr survival rate 10% এর ও কম। সক্ষম, কর্মঠ ও ফলপ্রসূ জীবনযাপন করার সম্ভাবনা ক্ষীণ । তবে ভেন্টিলেশনে দেবার কারণ কি, সেটি গুরুত্বপূর্ণ। যদি reversible cause যেমন জীবাণু সংক্রমণ বা বুকে জল জমা বা কার্বণ ডাই অক্সাইড জমে যাবার জন্যে ভেন্টিলেশন লাগে, তাহলে কারণ গুলি দুর করার চেষ্টা করা যেতে পারে। এক্ষেত্রে রোগীর বয়স,আত্মীয়দের আবেগ এবং আর্থিক অবস্থাকেও গুরুত্ব দিতে হবে। ডাক্তার ও আত্মীয় দের মধ্যে বিশদ আলোচনা করে সিদ্ধান্তে আসতে হবে।
I like the valuable information you provide in your articles.